[Stresserleben und Bewältigungsstrategien im Medizinstudium – Einblicke und Diskussion von Präventionsmaßnahmen]
Iris Warnken 1Sabine Polujanski 1
Thomas Rotthoff 1
Ann-Kathrin Schindler 1
1 Universität Augsburg, Medizinische Fakultät, Lehrstuhl für Medizindidaktik und Ausbildungsforschung, DEMEDA, Augsburg, Deutschland
Zusammenfassung
Zielsetzung: Für Medizinstudierende wurde ein hohes Stresserleben sowie kritische Burnout-Werte (27–56% der Medizinstudierenden) in zahlreichen internationalen Forschungs- und Übersichtsarbeiten festgestellt. Ziel dieser Interviewstudie ist es, Einblicke in eine studentische Perspektive auf Stressoren, Stressverstärker und -reaktionen sowie deren bereits eingesetzte Bewältigungsstrategien zu gewinnen. Entlang der Ergebnisse sollen Präventionsmaßnahmen im Studium diskutiert werden.
Methodik: Insgesamt wurden 22 teilstandardisierte, teilnarrative Interviews mit Medizinstudierenden sowie Studierenden im Praktischen Jahr und Assistenzärzt*innen für eine retrospektive Perspektive auf das Studium durchgeführt. Alle Daten wurden als Audio aufgezeichnet, pseudonymisiert, vollständig transkribiert und mittels qualitativer Inhaltsanalyse inhaltlich entlang des Stressmodells nach Kaluza strukturiert und analysiert.
Ergebnisse: Als Stressoren wurden studiumsbezogene (z. B. Stoffmenge), private (z. B. soziale Konflikte) und im Rahmen klinischer Arbeitsphasen sich ergebende Aspekte (z. B. Komplexität von Aufgaben) genannt. Ebenfalls wurden individuelle Stressverstärker wie z. B. Perfektionismus beschrieben. Als Stressreaktionen zeigten die Befragten z. B. Zweifel und Ängste. Die beschriebenen Bewältigungsstrategien sind vielfältig, werden aber teilweise als nur kurzfristig wirksam reflektiert.
Schlussfolgerung: Die Kompetenz für Stressbewältigung muss für variierende, verursachende Bereiche bewusst erlernt und reflektiert werden. Vor allem die Thematisierung mentaler Strategien zur Bearbeitung wiederholt beschriebener Stressverstärker wie des eigenen Perfektionismus erscheint als eine für Medizinstudierende noch wenig genutzte verhaltenspräventive Maßnahme. Verhältnispräventiv muss der Diskurs über hohe Stoffmengen, verstärkte Begleitung in der Transitionsphase zu Beginn des Studiums oder flexibleres Studieren von Medizinstudierenden, bspw. mit Familie, weiterentwickelt werden.
Schlüsselwörter
Bewältigungsstrategien, Medizinstudierende, Perfektionismus, retrospektive Studien, Angst, Burnout, psychologisch, qualitative Forschung
1. Einleitung
Stress wird als negativ erlebte Folge einer Diskrepanz zwischen einwirkenden Belastungen und individuell wahrgenommenen Bewältigungsstrategien verstanden, beeinflusst durch bereits gemachte Erfahrungen [1]. Fächerübergreifend wird Studierenden z. T. ein hohes Stresserleben attestiert, das ohne passende Bewältigungsstrategien u. a. in Erschöpfung (als Facette von Burnout) übergehen kann [2], [3]. Für Medizinstudierende wurden kritische Burnoutwerte (27–56% der Medizinstudierenden) in zahlreichen internationalen Forschungs- und Übersichtsarbeiten festgestellt [4], [5], [6], [7], [8]. Ein besseres Verständnis für das Stresserleben von Medizinstudierenden wird auch als relevant für eine frühzeitige Burnoutprävention von Ärzt*innen betrachtet [8], [9].
Verantwortlich für wahrgenommenen Stress sind nach Kaluza (siehe Abbildung 1 [Abb. 1]) äußere Stressoren, wie z. B. hohe Studienanforderungen, oder individuelle Stressverstärker, wie eine perfektionistische Haltung [10]. Als Antwort darauf können physische und psychische Stressreaktionen folgen, die in Erschöpfung und Krankheit münden können [10]. Eingesetzte Bewältigungsstrategien inkludieren dabei nicht nur eine aktive und erfolgreiche Bewältigung, sondern auch Aushalten, Tolerieren oder Verleugnen, d. h. jede Form des Bemühens, mit Stressoren umzugehen [11].
Abbildung 1: „Die Ebenen des Stressgeschehens“ nach Kaluza [11] 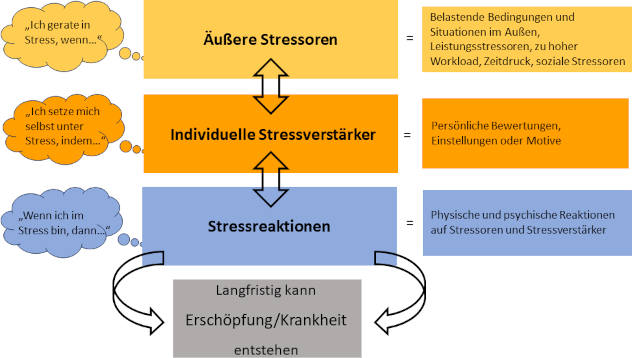
Während kurzfristiger Stress stimulierend wirken kann, wird langfristigem Stress – bei Überforderung der Adaptationsfähigkeit des Organismus – eine gesundheitsschädigende Wirkung zugeschrieben [12]. Die Anfälligkeit für Stresserleben und der Einsatz von Bewältigungsstrategien sind dabei individuell variabel. Widerstandsfähigkeit gegen Stress kann und muss zur Vermeidung von schwerwiegenden Stressreaktionen erlernt, bewusst angestrebt und entwickelt werden [13].
Mit der Interviewstudie knüpfen wir an bestehende Befunde zu Gründen für das Stresserleben bei Medizinstudierenden an. Unter anderen wurden hier ein als zu hoch empfundener akademischer Workload [14], [15], eine von sich selbst erwartete gute Performanz [15], [16], belastende Erlebnisse in der Klinik [13] sowie private Herausforderungen [15], [17] identifiziert. Ziel ist es, entlang der Stärken qualitativer Forschung, weitere Einblicke in das individuelle Stresserleben und die eingesetzten Bewältigungsstrategien im Medizinstudium zu geben. Entlang der Ergebnisse diskutieren wir verhaltens- und verhältnispräventive Maßnahmen. Verhaltenspräventiv inkludiert dabei Maßnahmen, die eine persönliche Verhaltensänderung von Medizinstudierenden adressieren; verhältnispräventiv beschreibt Maßnahmen, die durch Fakultäts- und Curriculumsentwicklung realisiert werden können.
2. Methodik
2.1. Rekrutierungsstrategie
Der Aufruf zur Beteiligung an der leitfadengestützten, teilnarrativen Interviewstudie (Dez 2021 bis März 2022) „Stresserleben in Studium und/oder Klinik“ erfolgte per E-Mail an alle Studierenden, die zum Erhebungszeitpunkt, des zum Wintersemester 2019/2020 neu implementierten Modellstudiengangs Medizin der Universität Augsburg immatrikuliert waren. Alle interessierten Studierenden (n=18) wurden in die Studie aufgenommen und von zwei Wissenschaftlerinnen (Psychologin mit Masterabschluss sowie einer in der Interviewdurchführung erfahrenen, promovierten Soziologin) interviewt. Dem neuen Studiengang geschuldet waren im Augsburger Modellstudiengang zum Erhebungszeitpunkt nur Studierende bis maximal Semester 5 immatrikuliert. Um auch die Erfahrungen aus höheren Semestern mit einzubeziehen, wurden n=2 PJ-Studierende und n=2 Assistenzärzt*innen mit ihrem retrospektiven Blick auf das Studium über private und kollegiale Kontakte vermittelt. Diese Gespräche wurden aufgrund örtlicher Distanz über einen Videocall geführt und mittels Audioaufnahmegerät aufgezeichnet.
2.2. Datenerhebung
2.2.1. Stichprobenbeschreibung
Im Zeitraum Dezember 2021 bis März 2022 wurden n=22 leitfadengestützte, teil-narrative Interviews (Dauer: M=66 Minuten, Min=39 Min; Max=102 min) von zwei Interviewer*innen mit dem in Tabelle 1 [Tab. 1] charakterisierten Sample durchgeführt. Alle Teilnehmenden wurden zu den Zielen der Studie sowie den datenschutzrechtlichen Bedingungen informiert und die schriftliche Einwilligung zur Teilnahme eingeholt. Die Unbedenklichkeit wurde von der Ethikkommission der Ludwig-Maximilian-Universität München bescheinigt (Antrag 21-0711).
Tabelle 1: Stichprobenbeschreibung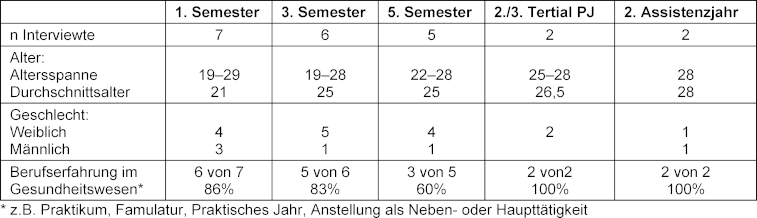
Um entlang der Datenschutzempfehlungen Anonymität im Kontext des noch kleinen Modellstudiengangs Augsburg zu wahren, konnten nur die Variablen Alter, Geschlecht, Semester und Berufserfahrung zur Beschreibung der Stichprobe erfasst werden. Die Stichprobe setzte sich überwiegend aus weiblichen Studierenden zusammen. Die Mehrzahl der Studierenden verfügte bereits über Berufserfahrung im Gesundheitswesen, was sich auch in den Maximalwerten des Alters widerspiegelte.
2.2.2. Interviewleitfaden
Die inhaltliche Strukturierung des Interviewleitfadens (siehe Anhang 1 [Anh. 1]) erfolgte entlang des Stressmodells nach Kaluza und in Ausrichtung der späteren Auswertung entlang der qualitativen Inhaltsanalyse nach Kuckartz [18] sowie Prinzipien der „Grounded Theory“ nach Corbin und Strauss [19]. Ziel war das Detektieren einer möglichst großen Variabilität von Informationen, Meinungen und persönlichen Erfahrungen [20]. Die Interviewten wurden mit deduktiv abgeleiteten Leitfragen zu Stressoren, ihren individuell erlebten Stressreaktionen sowie zu Bewältigungsstrategien befragt. Die Frage nach Stressoren wurde bewusst offen gestellt und zunächst nicht explizit in „äußere Stressoren“ und „individuelle Stressverstärker“ unterschieden. Eine von den Interviewten selbstständige Nennung von Stressoren beider Kategorien wurde als möglicher Erkenntnisgewinn der Interviewstudie betrachtet.
Der Forschungsprozess wechselte gemäß der „Grounded Theory“ [20] iterativ zwischen Datenerhebung, -analyse und -auswertung und diente der Weiterentwicklung des Leitfadens.
So ergaben sich im Verlauf der Befragungen neue Aspekte (z. B. Sexismus), die in den dann folgenden Interviews gezielt abgefragt wurden. Die theoretische Sättigung mit wiederkehrenden Elementen leitete das Ende des Erhebungsprozesses ein. Im Sinne der Qualitätssicherung wurde dieser Prozess kontinuierlich reflektiert und mittels geschriebener Memos dokumentiert.
2.2.3. Datenanalyse
Die Interviews wurden über einen externen Anbieter unter Einhaltung der DSGVO-Kriterien verbatim transkribiert. Anschließend erfolgte eine Validierung der Transkription durch die Erstautorin, erfahren in qualitativer Datenanalyse. Die Auswertung der transkribierten und pseudonymisierten Interviews erfolgte mittels der Software MAXQDA 2022 Analytics Pro (Release 22.1.1.) in einem schrittweisen, spiralförmigen Kodierprozess.
Das erste deduktiv abgeleitete Hauptkategorienschema orientierte sich an der Logik des Interviewleitfades entlang des Kaluza Modells mit den Kategorien Stressoren, Stressreaktionen sowie Bewältigungsstrategien der (ehemaligen) Medizinstudierenden. Aus der im Interview offen gestellten Frage zu Stressoren wurden nachfolgend induktiv folgende weitere differenzierende Hauptkategorien identifiziert: Stressoren im Studium – private Stressoren – Stressoren in der klinischen Arbeit und Stressverstärker. Zu allen Hauptkategorien wurden anschließend weitere Unterkategorien aus dem Datenmaterial abgeleitet.
Das auf den Erstkodierungen der Erstautorin basierende Kategoriensystem wurde von zwei Zweitkodiererinnen auf Plausibilität geprüft sowie 25% des Datenmaterials unabhängig doppelt kodiert. Beide Zweitkodiererinnen stammen aus dem übergeordneten Projektkontext und waren in die Literatur zu mentaler Gesundheit bei Medizinstudierenden fundiert eingelesen. In einem iterativen Prozess wurde das Kategoriensystem modifiziert und Unstimmigkeiten zwischen den drei Kodiererinnen diskutiert, bis ein Konsens erzielt wurde. Da die Optimierung des Kategoriensystems anhand der Daten im Vordergrund stand, wurde keine Inter-Koder-Reliabilität ermittelt [21]. Alle so im Konsens ermittelten Kategorien wurden eindeutig definiert und werden in den Ergebnisdarstellungen in Abbildung 2 [Abb. 2], Abbildung 3 [Abb. 3], Abbildung 4 [Abb. 4], Abbildung 5 [Abb. 5], Abbildung 6 [Abb. 6] und Abbildung 7 [Abb. 7] mit exemplarischen Zitaten aufgeführt.
Abbildung 2: Stressoren im Studium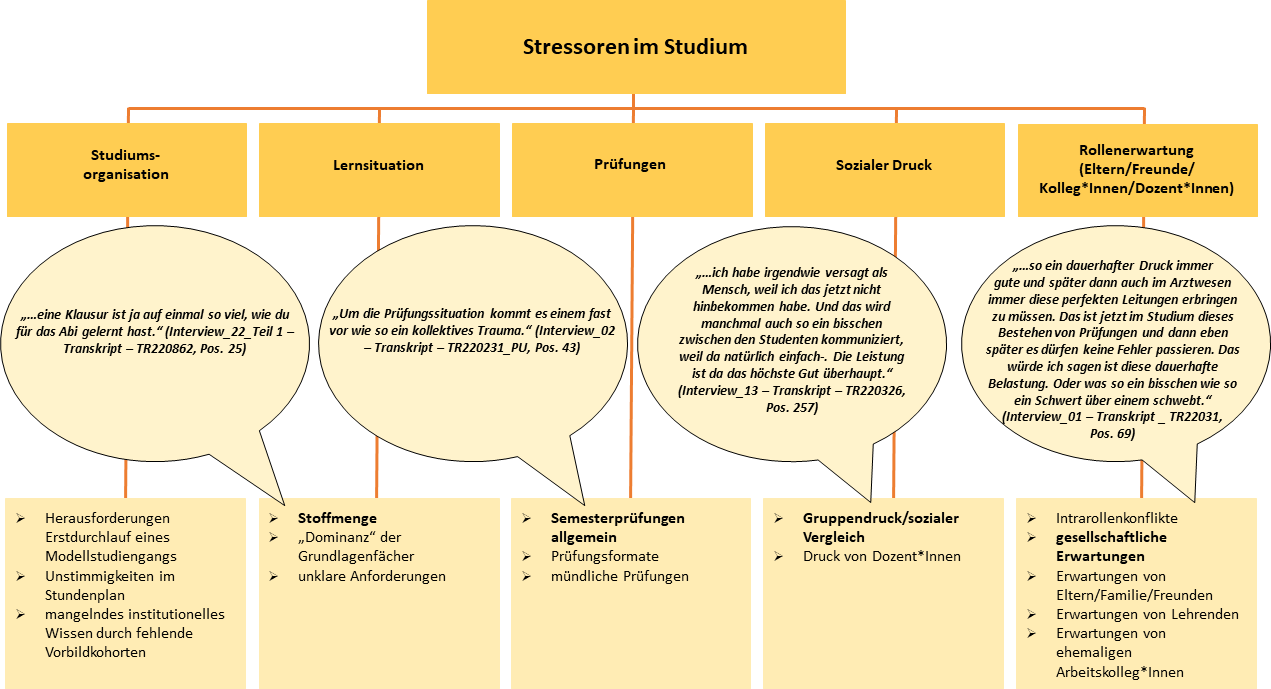
Abbildung 3: Private Stressoren 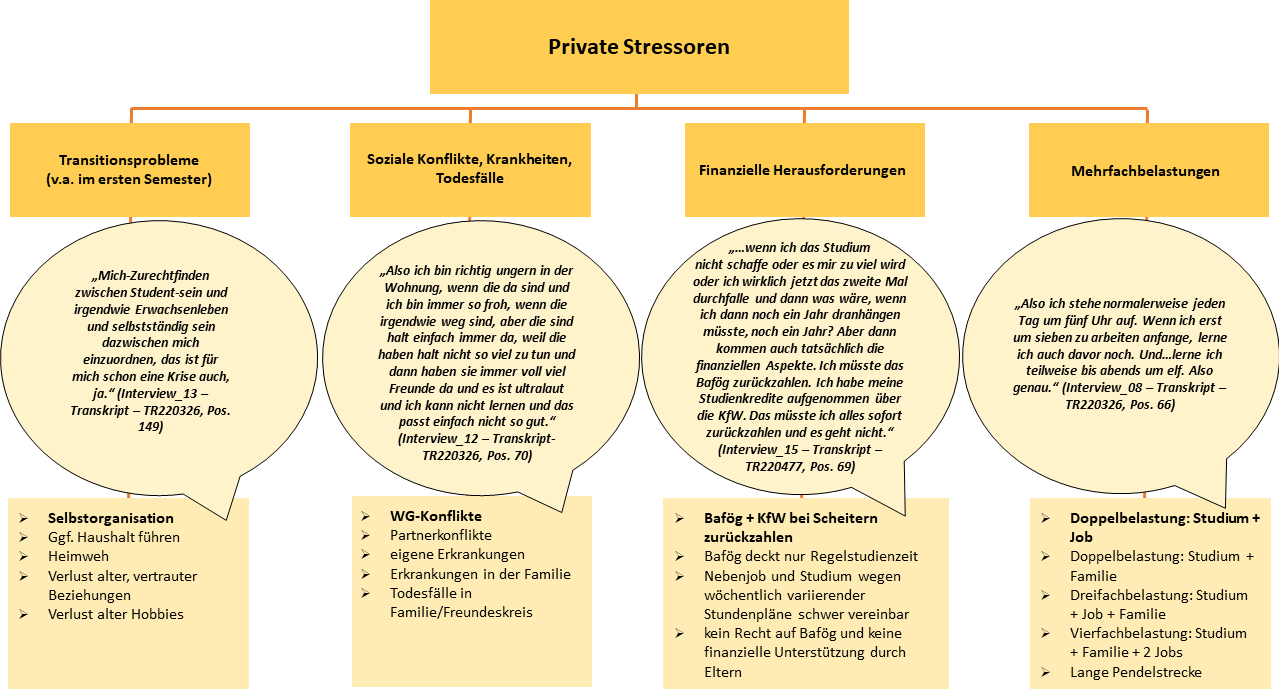
Abbildung 4: Stressoren in der klinischen Arbeit 
Abbildung 5: Individuelle Stressverstärker (vgl. „Ich-Formulierungen“ nach Kaluza [11])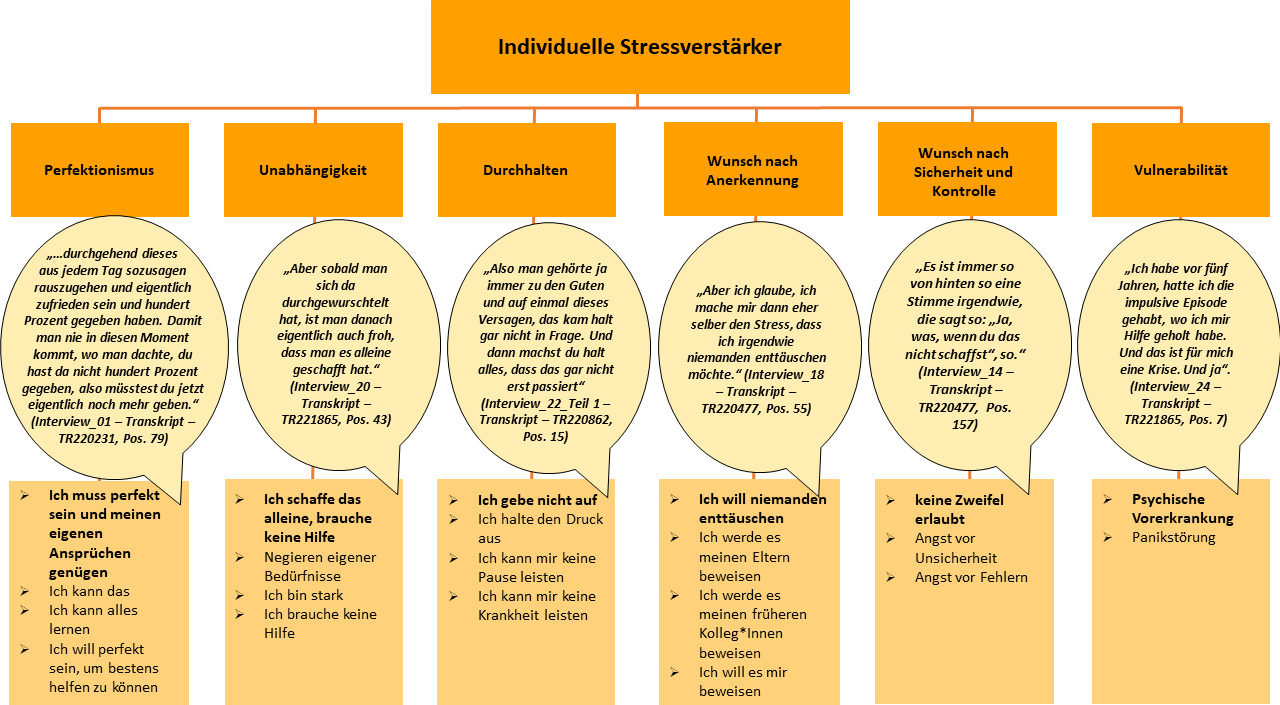
Abbildung 7: Bewältigungsstrategien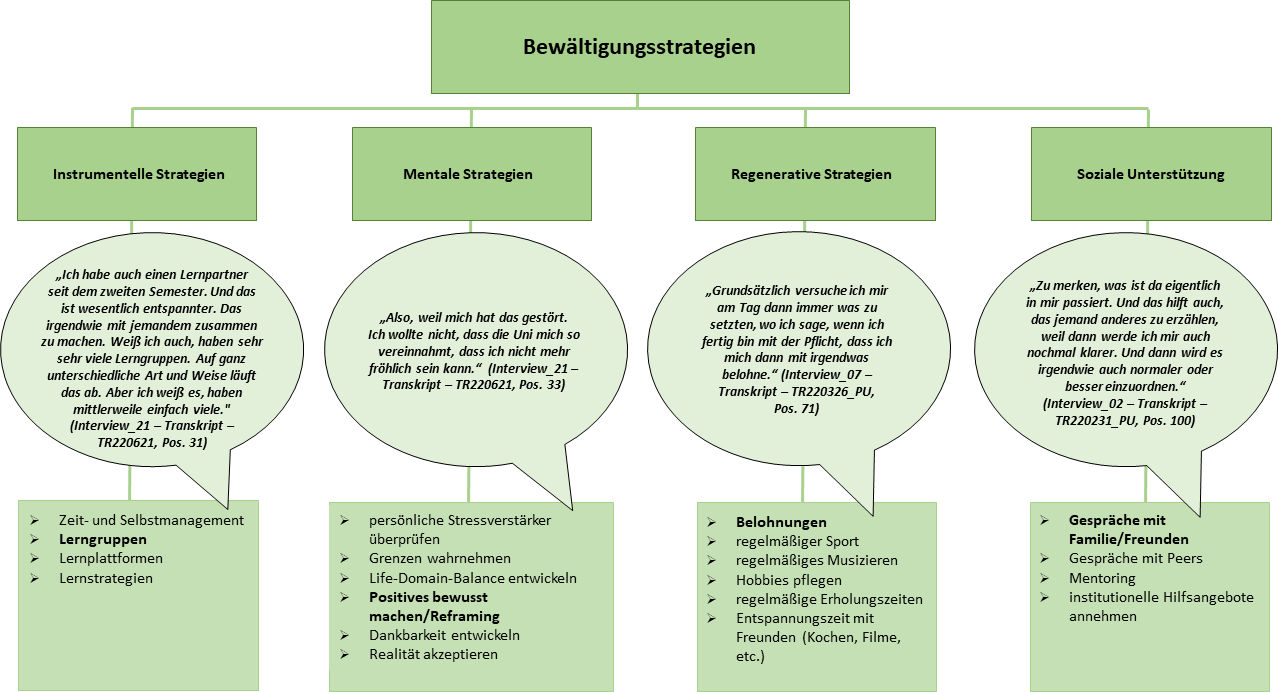
3. Ergebnisse
3.1. Stressoren
3.1.1. Stressoren im Studium
Genannte Stressoren waren: Studiumsorganisation, Lernsituation, Prüfungen, sozialer Druck sowie Rollerwartungen an die Medizinstudierenden (siehe Abbildung 2 [Abb. 2]).
Neben den von manchen Befragten wahrgenommenen und als Herausforderungen in einem neu etablierten Studiengang identifizierten Stressoren, wie bspw. fehlende Altklausuren, wurde von allen Befragten die zu lernende Stoffmenge als bedeutendster Stressor benannt. Weiterhin wurden unklare sowie als zeitlich und inhaltlich bestimmend erlebte Grundlagenfächer als belastend beschrieben.
Besonders mündliche Prüfungen, neue und ungewohnte Prüfungsformate (Parcour-Prüfungen) sowie relevante Qualifizierungsmeilensteine (bspw. Modulprüfungen oder der erste Teil der ärztlichen Prüfungen) wurden als stressinduzierend beschrieben. Ergänzt wurden die genannten Stressoren durch einen wahrgenommenen Leistungs- und Gruppendruck (u. a. durch soziale Vergleiche) sowie die kommunizierten Rollenerwartungen von Eltern, Familie, Freunden, aber auch ehemaligen Kolleg*innen sowie gesellschaftliche Erwartungen.
3.1.2. Private Stressoren
Transitionsprobleme v.a. im ersten Semester, soziale Konflikte, finanzielle Herausforderungen und Mehrfachbelastungen wurden hier genannt (siehe Abbildung 3 [Abb. 3]).
Etwa die Hälfte der Befragten gab an, im ersten Semester von Transitionsproblemen wie bspw. Heimweh, das Vermissen von vertrauten Beziehungen und Hobbies sowie die Herausforderung eines ersten eigenen Haushaltes, belastet zu sein. Auch werden soziale Konflikte, eigene oder Krankheiten in der Familie oder Freundeskreis sowie Todesfälle genannt.
Von einzelnen Interviewten wurden zudem finanzielle Herausforderungen thematisiert. Auch machten sich interviewte Studierende mit Berufsaufstiegs-Bafög, KfW-Darlehen oder Stipendien Sorgen bezüglich des Notenschnitts bzw. des Bestehens.
Mehrfachbelastungen bspw. durch das Ausüben von Nebentätigkeiten – meistens in einem erlernten Beruf im Gesundheitswesen – das Versorgen der Familie neben dem Studium und/oder eine lange Pendelstrecke zur Universität – wurden als fordernd beschrieben. Neben hohem zeitlichem und organisatorischem Engagement wurden aber auch entlastende Faktoren genannt, wenn bspw. in der klinischen Arbeit sichtbar wird, wozu die theoretische Stofffülle im Studium in der Praxis sinnvoll ist.
3.1.3. Stressoren in der klinischen Arbeit
Da Medizinstudierende früh auch klinische Erfahrungen (z. B. Pflegepraktika) sammeln, die in dieser Studie befragten Studierenden mehrheitlich eine Berufsausbildung im Gesundheitswesen absolviert haben und darin nebenberuflich klinisch tätig sind, wurden auch Stressoren in der klinischen Arbeit in den Interviews thematisiert. Folgende Subkategorien ließen sich identifizieren: Arbeitsorganisation, Komplexität der klinischen Aufgaben, zwischenmenschlicher Umgang, Diskriminierung sowie die Rollenerwartung von ärztlichem Sein (siehe Abbildung 4 [Abb. 4]).
Bezüglich der Arbeitsorganisation wurden gesundheitspolitische Vorgaben, Arbeitsverdichtung v. a. durch Personalmangel, Störungen der Arbeitsabläufe, übermäßige Bürokratie, Kostendruck und damit verbundene eingeschränkte Handlungsspielräume genannt.
Empfundener Leistungs- und Verantwortungsdruck, hohe Anforderungen an die eigene Konzentration sowie emotional belastende Patient*innenfälle subsummieren sich in der Kategorie Komplexität der klinischen Aufgaben.
Von den Interviewten wurden Mängel im zwischenmenschlichen Umgang als stressauslösend beschrieben, bspw. in der Interaktion mit Vorgesetzten, innerhalb eines Teams oder mit Patient*innen. Auch diesbezügliche Beobachtungen – ohne eigene Handlungsbeteiligung – wurden als belastend beschrieben.
Von der Hälfte der Befragten wurden Beobachtungen und Erleben von Diskriminierung in Form von Sexismus, Rassismus oder Mobbing thematisiert. Die Interviewten beschrieben zudem den belastenden Mangel an eigenen Strategien im Umgang damit. Schweigende Zustimmung zu einem Verhalten entgegen den eigenen Werten sowie empfundene Machtstrukturen wurden genannt. Das Thema Rassismus wurde in den Interviews sehr reflektiert dargestellt. Einerseits die Diskriminierung von „nicht perfekt deutschsprechenden“ Kolleg*innen, andererseits wurde auch auf die Gefahren aufmerksam gemacht, die durch mangelnde Sprachkenntnisse entstehen können.
Thematisiert wurde zudem die hohe Rollenerwartung an fehlerfreie und funktionierende Ärzt*innen, welche bereits unter den Studierenden für zusätzlichen Druck sorgt.
3.2. Individuelle Stressverstärker
Als individuelle Stressverstärker fanden sich Perfektionismus, Streben nach Unabhängigkeit, Durchhaltevermögen, Wunsch nach Anerkennung, Sicherheits- und Kontrollstreben sowie vereinzelt eine bereits vorhandene psychische Vulnerabilität in den Interviews wieder (siehe Abbildung 5 [Abb. 5]).
Am häufigsten wurde der eigene Perfektionismus genannt. Die eigene Anspruchshaltung wurde von fast allen Befragten als sehr hoch und Erfahrungen mit Scheitern als eher unbekannt beschrieben. Das Streben nach Unabhängigkeit und das damit verbundene Negieren von Hilfebedürftigkeit wurden ebenso wie Durchhalten als Maxime oder das Vernachlässigen physiologischer Bedürfnisse, wie zum Beispiel ausreichend Schlaf, beschrieben. Der Wunsch nach Anerkennung bspw. von den Eltern sowie der Wunsch nach Sicherheit und Kontrolle wurden als weitere Stressverstärker dargestellt. Letzterer wird von den Interviewten mit dem Anspruch verbunden, den gesamten Stoff erlernen zu können. Eine besondere Situation scheint es bei Interviewten mit sehr langer Wartezeit auf einen Studienplatz zu geben. Nach vielen Wartesemestern gehegte Zweifel oder auch Probleme im Studium werden dann als Stress verursachend wahrgenommen. Einige Befragte gaben zudem an, bereits eine psychische Vorerkrankung bzw. Episode erlebt, diese aber mit therapeutischer Hilfe bewältigt zu haben.
3.3. Stressreaktionen
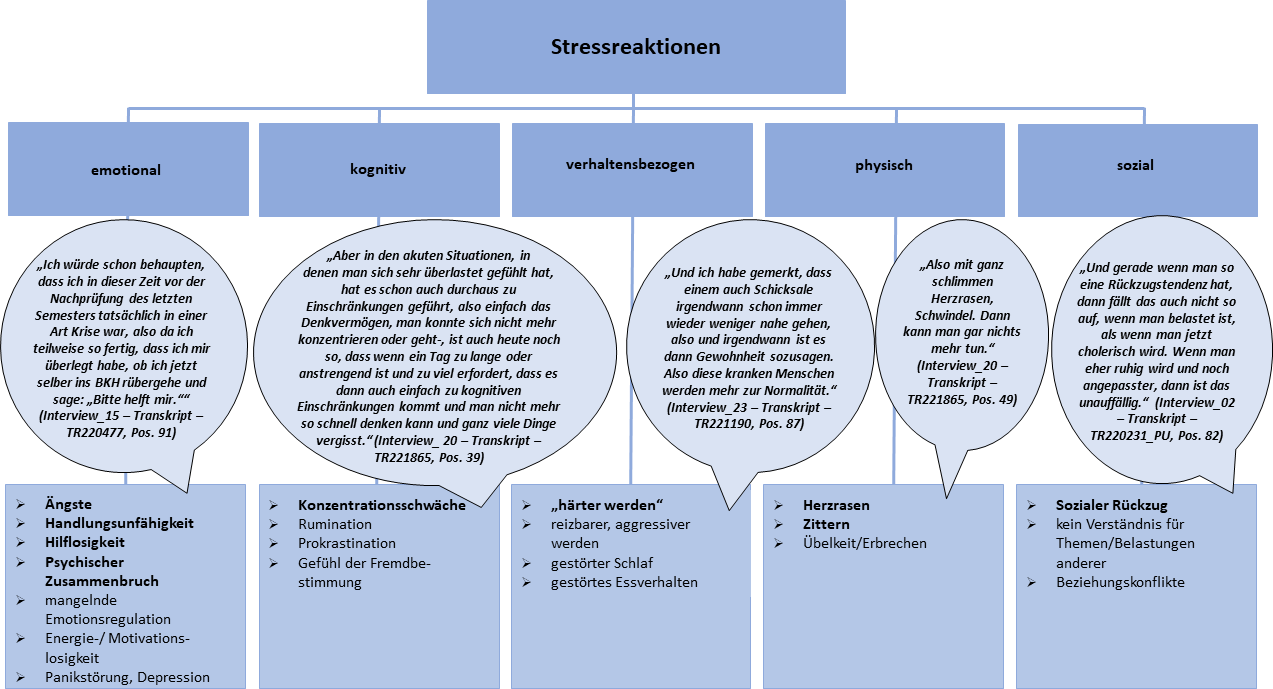
Von den Befragten wurden Stressreaktionen der folgenden Kategorien genannt: emotional, kognitiv, verhaltensbezogen, physisch und sozial (siehe Abbildung 6 [Abb. 6]).
Sowohl die befragten Studierenden als auch die Assistenzärzt*innen berichteten von Prüfungs- und Versagensängsten, auch von Panikattacken, Kontrollverlust, Hilflosigkeit, Verzweiflung und psychischen Zusammenbrüchen (emotionale Stressreaktion). Als kognitive Stressreaktionen wurden Konzentrationsschwächen, aber auch Rumination, Prokrastination und ein allgemeines Gefühl der Fremdbestimmung genannt. Den verhaltensbezogenen Stressreaktionen wurden Folgende zugeordnet: unkontrolliertes Weinen, „Explosionen“ oder Reizbarkeit bei Maximalbelastung. Diese dann für das Umfeld wahrnehmbaren Verhaltensänderungen wurden gerade für private Beziehungen als herausfordernd beschrieben. Das Gefühl, funktionieren zu müssen, geht bei einigen Interviewten mit einer Desillusionierung und einer eigenen zunehmenden Härte gegenüber Mitmenschen – auch engen Vertrauten – mit vermeintlich weniger Belastungen einher.
An physischen Stressreaktionen wurden Herzrasen, Zittern, Schwindel und Übelkeit wie auch Verspannungen genannt. Diese Reaktionen traten nicht nur während akuter Stresssituationen, sondern auch als Erschöpfungszustand zeitweise über mehrere Wochen bspw. nach den Semesterprüfungen auf. Interviewte berichteten zudem über zu wenig Raum für Erholungsphasen durch Lernen auf eine Nachprüfung, Praktika oder eine Famulatur oder zeitliche Kompensation der Nebenbeschäftigung. Eine reduzierte Schlafquantität und -qualität beschrieben mehr als die Hälfte der Befragten als physische Stressreaktion.
Soziale Stressreaktionen wurden in Form von Rückzug und geringeren Ressourcen für die Bedürfnisse anderer im privaten Umfeld genannt.
3.4. Bewältigungsstrategien
Die offen kodierten und induktiv abgeleiteten Bewältigungsstrategien ließen sich den drei Strategien „instrumentell – mental – regenerativ“ im Stressmanagement von Kaluza [11] zuordnen.
Als instrumentelle Strategien im Studium wurden bspw. ein optimiertes Zeit- und Selbstmanagement, die Bildung von Lerngruppen, die Arbeit mit diversen Lernplattformen und adaptierten Lernstrategien genannt. Allerdings wurden sie teilweise nur kurzfristig und für bestimmte Fächer oder Situationen wirksam reflektiert.
Mentale Strategien wie die Überprüfung bisheriger Ansprüche, die Wahrnehmung eigener Grenzen und Wertigkeiten, die Akzeptanz von Gegebenheiten und Dankbarkeit für die Möglichkeit eines Medizinstudiums werden angewandt, wenn deren Einsatz als bedeutungsvoll wahrgenommen wird. Zum Teil wurde eine resignierte Hinnahme mancher systemischen Gegebenheiten von den Befragten als kontraproduktiv für die Anwendung mentaler Strategien beschrieben. Dies betrifft bspw. den Umgang mit diskriminierenden Belästigungen am Arbeitsplatz, wenn innerhalb klinischer, hierarchischer Strukturen und um die eigene Karriere nicht zu gefährden, verbale Reaktionen mit Hinweisen auf die eigenen Grenzen unterlassen werden.
Es wurden jedoch auch erfolgreiche kognitive Neubewertungen, z. B. bezüglich der Lerneffekte aufgrund einer Wiederholungsprüfung, oder der Stolz über den Studienplatz als mentale Strategie beschrieben.
Eine große Rolle spielen die regenerativen Strategien wie Belohnungen, regelmäßiger Sport oder Musizieren. Die Frage, wie Hobbies beibehalten werden können, beschäftigt einen Teil der Studierenden. Kurze, alleinige oder soziale Entspannungs- und Erholungszeiten helfen den Befragten, allerdings werden sie bei einigen Interviewten von einem schlechten Gewissen begleitet. Während der Prüfungs- und Vorbereitungszeit wurden von fast allen Interviewten diese Aktivitäten ausgesetzt, um entgegen der eigenen Reflexion regenerative Pausen auch oder besonders in dieser Zeit zu benötigen.
Zusätzlich wurde die Kategorie Soziale Unterstützung entlang der aufgefundenen Daten ergänzt (siehe Abbildung 7 [Abb. 7]). Von zahlreichen Interviewten wurden persönliche Gespräche als bewährte Bewältigungsstrategie genannt. Je nach Anlass und Fortschritt des Studiums wurden Familie, gute Freund*innen oder Partner*innen als private Gesprächspartner*innen genannt. Hier liegt der Fokus auf dem „Loswerden“ oder „Sortieren“ des Belastenden. Später im Studium kamen Kommiliton*innen oder Kolleg*innen hinzu. Als vorteilhaft wurde deren bessere Identifikation mit studien- und klinikbezogenen Erlebnissen beschrieben. Institutionelle und professionelle Hilfsangebote wie die Ansprache von Mentor*innen, kollegiale Unterstützungsangebote oder psychologische Beratungsstellen wurden – sofern vorhanden – für Krisen, verbunden mit Handlungsunfähigkeit, als hilfreich erachtet und von einigen Befragten in Anspruch genommen.
Der Umgang mit Stressreaktionen wurde zu Beginn des Studiums noch als schwierig empfunden, während im weiteren Studiumsverlauf diverse Stressreaktionen als zunehmend normaler Bestandteil des Medizinstudiums wie auch späteren Berufslebens akzeptiert werden. Dies kann zum einen als gesunder Mechanismus im Rahmen der Professionalisierung gewertet werden. Andererseits gilt bpsw. der Verlust von Empathie/Mitgefühl als Belastungszeichen im Rahmen der Entstehung eines Burnouts [22].
4. Diskussion
Entlang der Ebenen des Stressgeschehens nach Kaluza ließen sich vielfältige Stressoren im Studium, im Privatleben und in der Klinik identifizieren.
Zu den Stressoren im Studium gehören vor allem die Stoffmenge, wahrgenommener Leistungs- und Prüfungsdruck sowie Semesterprüfungen und Qualifizierungsmeilensteine. Dies deckt sich mit nationalen wie internationalen Befunden [14], [15], [16], [18], so dass seit Jahren im Sinne einer Verhältnisprävention ein reflektierter Blick auf die Stofffülle, -komplexität und Vermittlungstiefe der Curricula in der Medizin angemahnt wird [23], [24]. Slavin beschrieb bereits 2014 [25], dass die bisherigen institutionellen Angebote, basierend auf Achtsamkeitsschulung und Stärkung der regenerativen Ressourcen, alleine nicht ausreichen und häufig nicht curricular verankert sind. Slavin (2014) empfiehlt daher Lehrplananpassungen. Positive Auswirkungen im Sinne einer verbesserten Zufriedenheit [22] bspw. durch eine Veränderung des Bewertungssystems – weg von numerischen Einstufungen hin zu bestanden/nicht bestanden – wurden mehrfach als stressreduzierende Maßnahme empfohlen, aber bisher kaum umgesetzt [26], [27]. Unklar bleibt, inwiefern sich durch neue Prüfungsformate und -bewertungen das Stresserleben verändert oder im besten Fall reduziert. Verhaltenspräventiv können instrumentelle Strategien (z. B. das Bilden von Lerngruppen) – die von den Interviewten zur Bewältigung von Stressoren im Studium genannt wurden – durch explizitere und fakultätsseitig geförderte, niederschwellige Sensibilisierungsmaßnahmen bspw. im Rahmen von speziellen Lehrangeboten zu Lernstrategien gestützt werden.
Die Interviewergebnisse zeigen, dass Stressoren im Studium von privaten Stressoren, wie Transitionsproblemen oder Nebenbeschäftigungen, beschrieben bspw. von Bergmann 2019 [4], flankiert werden. Die Beeinflussung der Stressoren im Studium durch Stressoren in anderen Lebensbereichen und umgekehrt findet nach unserer Recherche bisher für Medizinstudierende nur wenig Beachtung. Für das klinische Umfeld beschreiben St. Pierre und Hofinger [17], wie private Probleme oder fehlende Erholung als chronische Stressoren in einer akuten medizinischen Stresssituation die Handlungsfähigkeit als Mediziner*in beeinträchtigen können. Diese Wechselwirkungen scheinen auch auf das Medizinstudium übertragbar. Vor dem Hintergrund eines eher stabilen soziostrukturellen Hintergrunds (wie bspw. sozioökonomischer, Bildungs- oder Migrationshintergrund) von Medizinstudierenden national [28] wie international [24], [29] ist die Gesundheitsversorgung immer diverser werdenden Gesellschaften eine Herausforderung [30]. Verändert hat sich der wachsende Anteil an weiblichen Medizinstudierenden (2022 in Deutschland 68,8% [31]). Geschlechterunabhängig kann einer verbesserten Vereinbarkeit von Studium (wie später auch klinischer Tätigkeit) und Familie, aber auch mit beruflichen Nebentätigkeiten nicht privilegierter Studierenden mit Ansätzen der „Flexible Medical Education“ [23], [32] wie einer Studiengestaltung in Teilzeit, im hybriden Format, in schnellerem oder langsamerem Tempo, begegnet werden. Flexible Ausbildung hat bisher vor allem an US-amerikanischen sowie asiatischen Hochschulen Anwendung gefunden – aber auch an der Goethe-Universität Frankfurt [23] als individualisiertes Teilzeitstudium Medizin – nicht nur für Eltern, sondern auch für Profisportler, Studierende mit Behinderung oder zu pflegenden Angehörigen. Auch ein regelmäßiger und strukturierter Austausch mit Mentor*innen, die ihre Erfahrungen mit Rückblick auf das Medizinstudium teilen, als positives und reflektiertes Rollenvorbild für die Identitätsbildung zukünftiger Mediziner*innen fungieren und Themen wie Vereinbarkeit von Studium und Beruf mit anderen Lebensbereichen thematisieren können, erscheint sinnvoll [33].
Identifizierte Stressoren in der klinischen Arbeit, wie ungünstige Erfahrungen mit ärztlichen Rollenvorbildern, dem eigenen Gesundheits- oder auch Abgrenzungsverhalten, schwerwiegenden Ereignissen sowie dem Umgang mit sexueller Belästigung, können in gemeinsamer Zusammenarbeit von Fakultätsentwicklung und betrieblichem Gesundheitsmanagement der Kliniken begegnet werden. 2021 wurde bspw. am Universitätsklinikum Augsburg ein PSU (Psycho-Soziale Unterstützung) Peer-Netzwerk als niederschwelliges, kollegiales Unterstützungsangebot für akut belastete Klinikmitarbeiter*innen aller Professionen etabliert [34]. 2022 wurde in Kooperation von PSU akut e. V. mit der medizinischen Fakultät Augsburg ein Pilotprojekt „Peer Support in Medical Education“ – eine bisher aber noch nicht in seiner Wirksamkeit überprüfte Maßnahme – zur psychosozialen Unterstützung von Kommiliton*innen in Belastungssituationen implementiert [35]. In der Literatur [36] wird das Potenzial einer institutionellen sozialen Unterstützungsstruktur unterstrichen. Die qualitativen Befunde stützen dies insofern, da soziale Unterstützung – anfangs durch Familie und Freunde, im weiteren Verlauf vermehrt durch Kommiliton*innen und Kolleg*innen – von den Befragten als wertvolle soziale Bewältigungsstrategie zur Begegnung externer Stressoren wahrgenommen wurde.
Alle von Kaluza [11] beschriebenen individuellen Stressverstärker fanden sich in den Interviewdaten wieder. Hier stehen die Ergebnisse im Einklang mit den von Slavin [25] speziell für Medizinstudierende beschriebenen Mindsets wie bspw. maladaptivem Perfektionismus, Negieren eigener Bedürfnisse oder Selbstvorwürfen bei unzureichend wahrgenommener Performanz. Im Sinne einer Stärkung der Zufriedenheit mit sich selbst [37] können im Curriculum fest verankerte Veranstaltungen zur aktiven Reflexion des eigenen lern- und stressverstärkenden Verhaltens eine Grundlage darstellen, um Studierende v. a. im Erwerb mentaler Bewältigungsstrategien zu unterstützen. Hier erscheinen die Reflexion von stressverstärkenden Einstellungen und Denkmustern sowie die Möglichkeit für die Transformation in stressvermindernde, förderliche Einstellungen als eine zentrale Voraussetzung für eine diesbezüglich mögliche Verhaltensveränderung [38]. Regenerative Strategien, z. B. Ausgleich durch Sport, werden von den Interviewten in ihrer Wichtigkeit benannt, insbesondere in Phasen der Prüfungsvorbereitung, aber als herausfordernd in der Umsetzung beschrieben. Vielerorts werden gesamtuniversitäre Aktivitäten – auch für die Förderung der mentalen Gesundheit – im Rahmen des Hochschulgesundheitsmanagements angeboten. Die oben beschriebene stärkere Adressierung mentaler Bewältigungsstrategien kann dabei unterstützen, die Tendenz der Studierenden zur Selbstoptimierung zu reduzieren und das Anwenden regenerativer Bewältigungsstrategien ohne schlechtes Gewissen fortzusetzen. Dem auch von den Interviewten benannten Bedürfnis nach einer generalistischen Bewältigungsstrategie widerspricht das Konzept der Stressbewältigung nach Kaluza [39]. Hier benötigen die Studierenden ein breites und flexibel an auslösende Stressoren angepasstes Repertoire an Strategien, welche für den Kontext Studium gefördert, erlernt und kontinuierlich geübt werden müssen [39].
5. Kritische Reflexion
Die Ergebnisse stammen von einer nicht repräsentativen Stichprobe von n=22 Medizinstudierenden, PJ-Studierenden und Assistenzärzt*innen. Den Teilnehmenden war der inhaltliche Fokus der Studie (Stresserleben im Studium) bekannt, so dass sich Personen mit verstärktem Stressempfinden und vermutlich weniger nachhaltigen Bewältigungsstrategien besonders zur Teilnahme angesprochen gefühlt haben könnten. Dies zeigt sich u. a. durch die Angabe einiger Interviewter, bereits in therapeutischer Behandlung gewesen zu sein. Durch das Querschnittdesign sind zudem keine Aussagen möglich, ob es sich bei den Angaben der Interviewten um Momentaussagen oder manifestierte Wahrnehmungen handelt. Die Rekrutierung der PJ-Studierenden und Assistenzärzt*innen über private und kollegiale Kontakte kann zudem das offene An- und Aussprechen aller Gedanken beeinträchtigt haben. Auch kann die digitale Interviewführung mit diesen Personen zu einer größeren Distanz als bei den in Präsenz interviewten Personen geführt haben.
Gleichzeitig fanden sich umfangreiche und für die Gruppe inhaltlich gesättigte qualitative Ergebnisse, die den Blick auf Studierende mit möglicherweise höherem Stressempfinden schärfen können.
Weitere Daten zur mentalen Gesundheit der Interviewten wurden für die Studie nicht herangezogen.
In anderen am Standort Augsburg erhobenen Daten konnte jedoch gezeigt werden, dass etwa die Hälfte der Studierenden mental gesund in das Studium startet und deren mentale Gesundheit – zumindest im ersten Semester – auch erhalten bleibt [40].
Die auf die Studiengangsorganisation bezogenen und von den Augsburger Studierenden genannten Stressoren, wie bspw. fehlende Altklausuren, können dem noch jungen und noch nicht vollständig etablierten Modellstudiengang geschuldet sein, lassen sich aber auch für andere Standorte oder Fakultäten beim Durchlaufen curricularer Reformen annehmen.
6. Schlussfolgerung
Die vorliegende Studie gibt Einblicke in das Erleben von Stressoren, Stressreaktionen und Bewältigungsstrategien im Medizinstudium, untermauert qualitativ in der Literatur beschriebene diesbezügliche Befunde und kann damit weitere Anhaltspunkte für curriculare Anpassungen, präventive fakultäre Angebote sowie für Kooperationen mit z. B. dem betrieblichen Gesundheitsmanagement geben.
Verhältnispräventiv muss der Diskurs über eine sinnvolle Reduzierung des Workloads, verstärkte Begleitung in der Transitionsphase zu Beginn des Studiums oder flexibleres Studieren von Medizinstudierenden mit Familie oder Tätigkeit in der Klinik fortgesetzt werden. Verhaltenspräventiv muss die Kompetenz für Stressbewältigung für variierende, verursachende Bereiche bewusst erlernt, kontinuierlich geübt und reflektiert werden. Für Medizinstudierende erscheint in diesem Zusammenhang die konsequente Thematisierung mentaler Strategien zum Bearbeiten wiederholt beschriebener Stressverstärker wie des eigenen Perfektionismus relevant.
Es ist bekannt, dass viele Ärzt*innen wie Medizinstudierende nicht die gleiche fachliche Unterstützung annehmen würden, wie sie sie ihren Patient*innen empfehlen würden [41]. Seine eigenen Grenzen wahrzunehmen, passende Strategien regelmäßig anzuwenden und bei Bedarf frühzeitig Hilfe anzunehmen, scheint eine herausfordernde Aufgabe, sowohl für die Studierenden als auch für die Fakultäten und Kliniken [42]. Hier braucht es ein gestärktes Bewusstsein für notwendige Kompetenzentwicklung von adäquaten und nachhaltigen Bewältigungsstrategien im Sinne einer gelebten Selbstsorge und -verantwortung, die im Berufsverlauf auch der Versorgungsqualität der Patient*innen zugutekommen wird.
Anmerkungen
ORCIDs der Autor*innen
- Iris Warnken: [0009-0000-8497-2541]
- Sabine Polujanski: [0000-0003-1864-9505]
- Thomas Rotthoff: [0000-0002-5171-5941]
- Ann-Kathrin Schindler: [0000-0002-2293-2357]
Förderung
Diese Arbeit wurde im Rahmen des Drittmittelprojektes „Depressivität und Burnout bei Ärztinnen und Ärzten als Risiko für die Gesundheitsversorgung – Analyse und Förderung der Selbstregulation und des Wohlbefindens von Medizinstudierenden als präventive Faktoren“ (AZ. 98539) von der Volkswagenstiftung gefördert.
Danksagung
Das Autor*innenteam dankt allen teilnehmenden Interviewpartner*innen für die Bereitschaft, uns Einblicke in ihr Stresserleben zu geben. Zudem danken wir Patrizia Ungar für die gemeinsame Interviewführung und Melissa Özsoy für die Zweitcodierung und diskursive Weiterentwicklung des Kategoriensystems.
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Nitsch JR, editor. Stress: Theorien, Untersuchungen, Maßnahmen. Bern, Stuttgart, Wien: Verlag Hans Huber; 1981.[2] Techniker Krankenkasse. TK-Gesundheitsreport 2023 - Wie geht's Deutschlands Studierenden. Hamburg: Techniker Krankenkasse; 2023. Zugänglich unter/available from: https://www.tk.de/presse/themen/praevention/gesundheitsstudien/tk-gesundheitsreport-2023-2149758?tkcm=aaus
[3] Frost B, Mierke K. Stresserleben und Stressbewältigung bei Studierenden: Funktionale und dysfunktionale Strategien und weitere Einflussvariablen. J Business Media Psychol. 2013;4(1):13-24.
[4] Bergmann C, Muth T, Loerbroks A. Medical students' perceptions of stress due to academic studies and its interrelationships with other domains of life: a qualitative study. Med Educ Online. 2019;24(1):1603526. DOI: 10.1080/10872981.2019.1603526
[5] Brazeau CM, Shanafelt T, Durning SJ, Massie FS, Eacker A, Moutier C, Satele DV, Sloan JA, Dyrbye LN. Distress among matriculating medical students relative to the general population. Acad Med. 2014;89(11):1520-1525. DOI: 10.1097/ACM.0000000000000482
[6] Almutairi H, Alsubaiei A, Abduljawad S, Alshatti A, Fekih-Romdhane F, Husni M, Jahrami H. Prevalence of burnout in medical students: A systematic review and meta-analysis. Int J Soc Psychiatry. 2022;68(6):1157-1170. DOI: 10.1177/00207640221106691
[7] Dyrbye L, Shanafelt T. A narrative review on burnout experienced by medical students and residents. Med Educ. 2016;50(1):132-149. DOI: 10.1111/medu.12927
[8] Frajerman A, Morvan Y, Krebs MO, Gorwood P, Chaumette B. Burnout in medical students before residency: A systematic review and meta-analysis. Eur Psychiatry. 2019;55:3642. DOI: 10.1016/j.eurpsy.2018.08.006
[9] Hall LH, Johnson J, Watt I, Tsipa A, O'Connor DB. Healthcare Staff Wellbeing, Burnout, and Patient Safety: A Systematic Review. PLoS One. 2016;11(7):e0159015. DOI: 10.1371/journal.pone.0159015
[10] Kaluza G. Stressbewältigung: Das Manual zur psychologischen Gesundheitsförderung. 5. vollst. überarb. Auflage. Berlin, Heidelberg: Springer; 2023. p.1347
[11] Kaluza G. Gelassen und sicher im Stress: Das Stresskompetenz-Buch: Stress Erkennen, Verstehen, Bewältigen. 7th ed. Berlin, Heidelberg: Springer; 2018.
[12] Ernst G, Franke A, Franzkowiak P. Stress und Stressbewältigung. Köln: Bundeszentrale für gesundheitliche Aufklärung (BZgA); 2022.
[13] St.Pierre M, Hofinger G. Stress: Ärzte unter Strom. In: St.Pierre M, Hofinger G, editors. Human Factors und Patientensicherheit in der Akutmedizin. 4. vollständig überarbeitete und erweiterte Auflage. Berlin, Heidelberg: Springer; 2020. p.167-189. DOI: 10.1007/978-3-662-60485-4_9
[14] Radcliffe C, Lester H. Perceived stress during undergraduate medical training: a qualitative study. Med Educ. 2003;37(1):32-38. DOI: 10.1046/j.1365-2923.2003.01405.x
[15] Hill MR, Goicochea S, Merlo LJ. In their own words: stressors facing medical students in the millennial generation. Med Educ Online. 2018;23(1):1530558. DOI: 10.1080/10872981.2018.1530558
[16] Kuhlmann SM, Huss M, Bürger A, Hammerle F. Coping with stress in medical students: results of a randomized controlled trial using a mindfulness-based stress prevention training (MediMind) in Germany. BMC Med Educ. 2016;16(1):316. DOI: 10.1186/s12909-016-0833-8
[17] Kumar M, Sharma S, Gupta S, Vaish S, Misra R. Medical education effect of stress on academic performance in medical students-a cross-sectional study. Indian J Physiol Pharmacol. 2014;58(1):81-86.
[18] Dinkel A, Berth H, Balck F. Belastungen und psychische Beschwerden von Medizinstudierenden: ein Überblick. In: Brähler E, Alfermann D, Stiller J, editors. Karriereentwicklung und berufliche Belastung im Arztberuf. Göttingen: Vandenhoeck & Ruprecht; 2008. p.11-35.
[19] Kuckartz U. Qualitative Inhaltsanalyse. Methoden, Praxis, Computerunterstützung. 4. überarbeitete Aufl. Weinheim: Beltz; 2018. p.1240.
[20] Strauss AL. Grundlagen qualitativer Sozialforschung: Datenanalyse und Theoriebildung in der empirischen soziologischen Forschung. 2. Auflage. München: Fink; 2007. p.372.
[21] Rädiker S, Kuckartz U. Analyse qualitativer Daten mit MAXQDA: Text, Audio und Video. Wiesbaden: Springer VS; 2019. p.317. DOI: 10.1007/978-3-658-22095-2
[22] Neumann M, Edelhäuser F, Tauschel D, Fischer MR, Wirtz M, Woopen C, Haramati A, Scheffer C. Empathy decline and its reasons: a systematic review of studies with medical students and residents. Acad Med. 2011;86(8):996-1009. DOI: 10.1097/ACM.0b013e318221e615
[23] Iden K, Nürnberger F, Sader R, Dittrich W. Parents studying medicine - the dichotomy of studying with a family. GMS Z Med Ausbild. 2012;29(2):Doc20. DOI: 10.3205/zma000790.
[24] Joungclaus J, Roskovensky L. An Updated Look at the Economic Diversity of U.S. Medical Students. AAMC; 2018. p.18.
[25] Slavin SJ, Schindler DL, Chibnall JT. Medical student mental health 3.0: improving student wellness through curricular changes. Acad Med. 2014;89(4):573-577. DOI: 10.1097/ACM.0000000000000166
[26] Rohe DE, Barrier PA, Clark MM, Cook DA, Vickers KS, Decker PA. The benefits of pass-fail grading on stress, mood, and group cohesion in medical students. Mayo Clin Proc. 2006;81(11):1443-1448. DOI: 10.4065/81.11.144327
[27] Bloodgood RA, Short JG, Jackson JM, Martindale JR. A change to pass/fail grading in the first two years at one medical school results in improved psychological well-being. Acad Med. 2009;84(5):655-662. DOI: 10.1097/ACM.0b013e31819f6d78
[28] Groene OR, Huelmann T, Hampe W, Emami P. German Physicians and Medical Students Do Not Represent the Population They Serve. Healthcare (Basel). 2023;11(12):1662. DOI: 10.3390/healthcare11121662
[29] Saizan AL, Douglas A, Elbuluk N, Taylor S. A diverse nation calls for a diverse healthcare force. EClinicalMedicine. 2021;34:100846. DOI: 10.1016/j.eclinm.2021.100846
[30] Gröne OR, Emami P, Huelmann T, Hampe W. Medizinische Versorgung: Mehr Vielfalt in der Ärztschaft. Dtsch Arztebl. 2023;120(42):A1726, B-1473.31.
[31] Kassenärztliche Bundesvereinigung. Berufsmonitoring Medizinstudierende 2022 - Ergebnisse einer bundesweiten Befragung. Berlin: KBV; 2023. Zugänglich unter/available from: https://www.kbv.de/media/sp/KBV_Berufsmonitoring-Bericht2022.pdf
[32] Barrett A, Cheshire L, Woodward-Kron R. Flexibility in primary medical programs: A scoping review. Focus Health Prof Educ. 2022;23:16-34. DOI: 10.11157/fohpe.v23i4.579
[33] Riepert T, Schlie G, Stosch C, Pfaff H, Herzig S, Koebke J, Urban R, Rothschild MA. Mentorenprogramm der Medizinischen Fakultät der Universität zu Köln. Rechtsmed. 2007;17:202-203. DOI: 10.1007/s00194-007-0452-0
[34] Hinzmann D, Koll-Krüsmann M, Forster A, Schießl A, Igl A, Heininger SK. First Results of Peer Training for Medical Staff-Psychosocial Support through Peer Support in Health Care. Int J Environ Res Public Health. 2022;19(24):16897. DOI: 10.3390/ijerph192416897
[35] Schießl A. Fach- und Koordinierungsstelle PSU Bayern: Erfahrungen mit kollegialer psychosozialer Unterstützung im bayerischen Gesundheitswesen. München: Bayerische Landesärztekammer; 2024. p.72-75.
[36] Thompson G, McBride RB, Hosford C, Halaas G. Resilience Among Medical Students: The Role of Coping Style and Social Support. Teach Learn Med. 2016;28(2):174-182. DOI: 10.1080/10401334.2016.1146611
[37] Slavin S. Reimagining Well-Being Initiatives in Medical Education: Shifting From Promoting Wellness to Increasing Satisfaction. Acad Med. 2021;96(5):632-634. DOI: 10.1097/ACM.0000000000004023
[38] Kaluza G. Stress ist, was du daraus machst! Junge Zahnarzt. 2016;7:45-48. DOI: 10.1007/s13279-016-5285-3
[39] Kaluza G. Was leisten Stressbewältigungsprogramme? In: Röhrle B, editor. Prävention und Gesundheitsförderung, Band II. Tübingen: DGVT; 2002. p.195-218.
[40] Polujanski S, Rotthoff T, Nett U, Schindler AK. First-year Medical Students' Varying Vulnerability to Developing Depressive Symptoms and Its Predictors: a Latent Profile Analysis. Acad Psychiatry. 2023;47(2):143-151. DOI: 10.1007/s40596-023-01757-x
[41] Fares J, Al Tabosh H, Saadeddin Z, El Mouhayyar C, Aridi H. Stress, Burnout and Coping Strategies in Preclinical Medical Students. N Am J Med Sci. 2016;8(2):75-81. DOI: 10.4103/1947-2714.177299
[42] Sattar K, Yusoff MS, Arifin WN, Yasin MA, Nor MZ. Effective coping strategies utilised by medical students for mental health disorders during undergraduate medical education-a scoping review. BMC Med Educ. 2022;22(1):121. DOI: 10.1186/s12909-022-03185-1
Anhänge
| Anhang 1 | Fragenkomplex des Interviewleitfadens (Anhang_1.pdf, application/pdf, 184.01 KBytes) |