[Stewards for Future: Pilotierung eines Wahlpflichtfachs für Medizinstudierende zum Thema Antibiotic Stewardship]
Cihan Papan 1,2Barbara C. Gärtner 1
Arne Simon 3
Rachel Müller 4
Martin R. Fischer 5
Dogus Darici 6
Sören L. Becker 1
Katharina Last 1,2
Stefan Bushuven 5,7,8
1 Universität des Saarlandes, Institut für Medizinische Mikrobiologie und Hygiene, Zentrum für Infektionsmedizin, Homburg, Deutschland
2 Universitätsklinikum Bonn, Institut für Hygiene und Public Health, Bonn, Deutschland
3 Universität des Saarlandes,Klinik für Pädiatrische Onkologie und Hämatologie, Homburg, Deutschland
4 Universitätsklinikum des Saarlandes, Apotheke, Homburg, Deutschland
5 LMU Klinikum, LMU München, Institut für Didaktik und Ausbildungsforschung in der Medizin, München, Deutschland
6 Westfälische-Wilhelms-Universität Münster, Institut für Anatomie and Neurobiologie, Münster, Deutschland
7 Gesundheitsverbund Landkreis Konstanz, Konstanz, Deutschland
8 Albert-Ludwigs-Universität Freiburg, Medizinische Fakultät, Klinik für Anästhesiologie und Intensivmedizin, Freiburg/Brsg., Deutschland
Zusammenfassung
Hintergrund: Antibiotikaresistenzen und damit einhergehende Infektionen sind mit einer sehr hohen Krankheits- und Sterblichkeitslast assoziiert und erfordern einen sektorenübergreifenden, global ansetzenden Umgang. Während in den letzten Jahren zahlreiche Antibiotic Stewardship (ABS) Maßnahmen, beispielsweise als Kurse für Ärzt:innen, initiiert wurden, sind Studierende bislang als Adressaten unterrepräsentiert.
Methodik: In diesem Pilotprojekt wird die Konzeption und Einführung eines neuen Wahlpflichtfaches („Stewards for Future“, SFF) für Studierende an der Medizinischen Fakultät der Universität des Saarlandes im Zeitraum 2021 bis 2023 beschrieben. Der Fokus des Lehrformates lag auf der Vermittlung ABS-relevanter Kompetenzen, bezogen auf Wissen und Haltung. Die dabei eingesetzten Lehrmethoden waren Fall-basiertes und Problem-orientiertes Lernen, Peer Teaching in Kleingruppen, sowie Visiten am Patientenbett. Das Wahlpflichtfach umfasste 15 Stunden. Zu Beginn und nach Abschluss des Wahlpflichtfaches erfolgte eine ABS-Themen bezogene Selbsteinschätzung mittels 5-Punkt-Likert-Skalen auf der Basis eines zuvor publizierten Fragebogens. Zudem wurde nach Abschluss das subjektive Erleben anhand des deutschsprachigen Kurzfragbogens zur intrinsischen Motivation erhoben.
Ergebnisse: Über einen Zeitraum von vier Semestern nahmen insgesamt 23 Medizinstudierende des klinischen Abschnitts am Wahlpflichtfach teil. In der Selbsteinschätzung durch die Teilnehmenden konnte eine Zunahme von zu Beginn (vorher) bis nach Abschluss (nachher) des Wahlfachs für folgende Angaben festgestellt werden: ihre Fähigkeit, die Grundlagen und Bedeutung von ABS zu erklären (Mittelwert und Standardabweichung vorher 3,26±0,94 vs. nachher 4,74±0,44, p<0,0001); die Sicherheit in der Auswahl von Antibiotika (vorher 2,22±0,78 vs. nachher 3,57±0,58, p<0,0001); ihre Fähigkeit, das Nebenwirkungspotential von spezifischen Antibiotika zu bewerten und in ihre Auswahl einfließen zu lassen (vorher 2,09±0,72 vs. nachher 3,43±0,71, p<0,0001), ihre Sicherheit in der Kommunikation mit Kolleg:innen bezüglich Antibiotika (vorher 2,30±0,86 vs. nachher 3,52±0,83, p<0,0001), das Verständnis der Bedeutung der Infektionsdiagnostik für den rationalen Einsatz von Antibiotika (vorher 4,22±0,41 vs. nachher 4,91±0,28, p<0,0001), und die Fähigkeit, ihre Rolle als Steward im interprofessionellen Team einzuordnen und die Rollen der Anderen im Team zu kennen (vorher 2,52±0,77 vs. nachher 4,13±0,68, p<0,0001). Die Teilnehmenden gaben an, dass ihnen der Kurs Spaß gemacht hätte (4,6±0,5), wobei sie moderat zufrieden mit ihrer eigenen Leistung waren (3,8±1,0). Das Gefühl unter Druck oder angespannt zu sein, wurden als niedrig eingeschätzt (1,8±0,9 und 2,0±1,0).
Schlussfolgerung: Die Teilnehmenden des Wahlpflichtfachs SFF berichteten von angestiegenen Kompetenzen, die für ABS relevant sind, und hatten zugleich Spaß am Lehrformat. Die Nachhaltigkeit und Skalierbarkeit des Projektes werden letztlich von der Implementation in das Curriculum abhängen.
Schlüsselwörter
Antibiotikaresistenzen, antimikrobielle Therapie, Antibiotikaeinnahme, Medizinstudium, Fall-basiertes Lernen, Problem-orientiertes Lernen
Einleitung
In den vergangenen Jahrzehnten haben sich Antibiotikaresistenzen zu einer der größten Bedrohungen für die menschliche Gesundheit entwickelt. Im Jahr 2019 waren mindestens 1,27 Millionen Todesfälle auf Infektionen durch multiresistente Erreger zurückzuführen, womit Antibiotikaresistenzen die weltweit führende Todesursache bei Infektionskrankheiten sind [1]. Eine der Hauptursachen für den Anstieg von Antibiotikaresistenzen ist der unbedachte und übermäßige Einsatz von Antibiotika in allen Sektoren des Gesundheitswesens.
Trotz der zunehmenden Aktualität fühlen sich Medizinstudierende nur unzureichend auf diese Herausforderung vorbereitet [2]. Umfragen unter Medizinstudierenden haben gezeigt, dass sie nicht nur den Zusammenhang zwischen übermäßigem Antibiotikaeinsatz und Antibiotikaresistenz anerkennen, sondern auch den übermäßigen Einsatz von Antibiotika als unethisch betrachten [3], und sich zudem einen gezielteren Unterricht über den rationalen Einsatz von Antibiotika wünschen [4], [5]. Ein weiterer Aspekt betrifft die höhere psychosoziale Belastung des Gesundheitspersonals im Umgang mit Patienten mit multiresistenten Erregern [6], [7], was die Relevanz der Antibiotikaresistenz in der medizinischen Aus- und Weiterbildung weiter unterstreicht. Maßnahmen zur Verbesserung des rationalen Einsatzes von Antibiotika, auch Antibiotic Stewardship (ABS) genannt, wurden in vielen klinischen Einrichtungen und Ländern eingeführt, wobei sich die häufigsten Maßnahmen, wie z.B. Fortbildungskurse, hauptsächlich an ärztliche Mitarbeitende in der Sekundär- oder Tertiärversorgung richten [8]. ABS impliziert jedoch auch eine Verhaltensänderung, die mit zunehmendem Alter und zunehmender Erfahrung des Gesundheitspersonals zu einer Herausforderung wird und sophistizierte Interventionsstrategien erfordern, die oft nur geringe Effekte erzielen [9], [10]. Frühere Studien haben auch gezeigt, dass ältere Ärzt*innen eher dazu neigen, Antibiotika zu verschreiben als ihre jüngeren Kolleg*innen [11], [12]. Außerdem werden die meisten Antibiotika in der Primärversorgung verschrieben [13]; ein Bereich, der bezüglich ABS bislang vernachlässigt wurde, verglichen mit dem Fokus auf den stationären Bereich. In Anbetracht der oben erwähnten Nachfrage und des Bedarfs der Medizinstudierenden erscheint es sinnvoll und wünschenswert, Möglichkeiten für eine Umsetzung für Studierende zu prüfen. So könnte die Prägung oder Verhaltensformung in einem frühen Stadium genutzt [14], und dabei auf die Kenntnisse und Fähigkeiten, aber auch auf die Einstellung der Studierenden eingegangen werden. In Anbetracht der Tatsache, dass ein erheblicher Prozentsatz der Studierenden letztlich in der Primärversorgung arbeiten wird [15], und dem gemeldeten Bedarf von hausärztlich tätigen Kolleg*innen an ABS-bezogener Aus- und Fortbildung [16], haben wir ein Wahlpflichtfach für Medizinstudierende an der Universität des Saarlandes konzipiert und pilotiert.
Projektbeschreibung
Dies ist eine retrospektive Analyse eines Wahlpflichtfaches, das wir für Medizinstudierende im klinischen Abschnitt konzipiert haben („Stewards for future – Training von Medizinstudierenden zur Bekämpfung von Antibiotikaresistenzen“) an der Universität des Saarlandes, Deutschland. Die Konzeption dieses Wahlpflichtfaches folgte den Grundsätzen und dem Konzept der Curriculumsentwicklung nach Kern [17].
Schritt 1: Problemidentifikation und allgemeine Bedarfsanalyse
Auf der Grundlage der in der Einleitung beschriebenen Problemidentifikation und Bedarfsermittlung lag der Schwerpunkt auf den für ABS relevanten Kenntnissen und Einstellungen.
Schritt 2: Gezielte Bedarfsanalyse
Eine interne Durchsicht der Studierendenleistungen in den Prüfungen der Fächer Medizinische Mikrobiologie und Infektionsmedizin, eine Analyse des lokalen Curriculums, sowie informelle Interviews mit Promovierenden im Bereich der Medizinischen Mikrobiologie und anderen Studierenden bestätigten die allgemeine Bedarfsanalyse für die Universität des Saarlandes.
Schritt 3: Lernziele
Das Hauptziel des Wahlfaches basierte auf dem NKLM Version 2.0 (Nationaler Kompetenzbasierter Lernzielkatalog Medizin), insbesondere auf dem Ziel VII.3-19.1, das sich mit dem grundlegenden Konzept von ABS befasst ([https://nklm.de/zend/objective/view/id/10006975/essential/yes/lve/212157]; „Der Absolvent/die Absolventin beherrscht Grundlagen der Antiinfektiva-Therapie. Sie können den rationalen Einsatz von Antibiotika zur Vermeidung einer Resistenzentwicklung erklären und entsprechende Prinzipien beim eigenen Handeln berücksichtigen.[…] Studierende sind in der Lage, mittels kritischer Indikationsstellung die Diagnostik und antiinfektive Therapien unter Aspekten der rationalen Anwendung von Antiinfektiva zu initiieren, bestehende antiinfektive Therapien kritisch zu überprüfen und ggf. anzupassen.“). Dieses spezifische Lernziel wurde zum Teil durch andere, Syndrom-spezifische Ziele ergänzt, die sich auf ABS beziehen (z.B. V.01.1.1.102 für akute Otitis media, V.01.1.1.60 für Tonsillopharyngitis, VI.04-01.2.5 für Pneumonie, VI.05-01.7.4 für Katheter-assoziierte Infektionen, VI.05-01.8.10 für Sepsis, V.01.1.1.96 für Meningitis, VI.01-01.11.8 für Endokarditis).
Schritt 4: Lehrmethoden
Wir haben Fall-basiertes Lernen, Problem-orientiertes Lernen und Peer Teaching in Kleingruppen angewandt, um kontextbezogenes, kollaboratives, konstruktives und selbstbestimmtes Lernen zu ermöglichen [18]. Die Fälle stammten aus der realen klinischen Arbeit und/oder aus CASUS, einer E-Learning-Plattform mit virtuellen Patienten, die für Lehrende an deutschen medizinischen Fakultäten zugänglich ist [https://lmu.casus.net/pmw2/app/homepage.html]. Jede Sitzung wurde mit einem kurzen Vortrag (20 Minuten) eingeleitet. Die in den Vorträgen behandelten Themen waren
- ABS-Grundlagen und -Prinzipien;
- die Entwicklung eines Rahmenwerkes für die Verschreibung von Antibiotika;
- Antibiotika 101: Spektrum, Dosierung und Dosisanpassung sowie Bioverfügbarkeit;
- Leitlinien-basiertes Management der häufigsten Infektionskrankheiten;
- Steuerung des Patientenverhaltens durch Kommunikation;
- die Rolle der Diagnostik als ABS-Instrument;
- das Zusammenspiel von Infektionsprävention bzw. -kontrolle und ABS.
Diese Themen wurden ausgewählt, weil sie die grundlegenden Prinzipien der antiinfektiven Behandlung und des ABS abdecken.
Schritt 5: Implementierung
Das Konzept für das Wahlpflichtfach wurde im Sommersemester 2021 entwickelt. In dieser Vorbereitungsphase wurde die administrative und politische Unterstützung sichergestellt, einschließlich der Abstimmung mit dem Dekanat. Das Wahlpflichtfach wurde erstmals im Wintersemester 2021/2022 angeboten und bis zum Sommersemester 2023 für maximal 25 Teilnehmende pro Semester wiederholt. Das Wahlpflichtfach umfasste insgesamt 15 Stunden, verteilt auf sieben Sitzungen (je 2 Stunden), zusätzlich zu einer ABS-Stationsvisite im Universitätsklinikum.
Schritt 6: Bewertung und Feedback
Wir haben die Selbsteinschätzung der Studierenden vor und nach dem Kurs zu den ABS-Themen mit Hilfe einer 5-Punkt-Likert-Skala (von 1=stimme überhaupt nicht zu bis 5=stimme voll und ganz zu) erhoben. Zu diesem Zweck modifizierten wir den zuvor veröffentlichten Fragebogen von Wang und Kolleg*innen [19]. Die Befragung umfasste die folgenden Aussagen, zu denen die Teilnehmenden ihre Zustimmung auf einer 5-stufigen Likert-Skala angeben sollten:
- Ich halte Antibiotic Stewardship für ein wichtiges Thema;
- Ich kann die Grundlagen und Bedeutung von Antibiotic Stewardship erklären;
- Ich fühle mich sicher in der Auswahl von Antibiotika;
- Ich kann das Nebenwirkungspotential von spezifischen Antibiotika bewerten und in meine Auswahl einfließen lassen;
- Ich fühle mich sicher in der Kommunikation mit Kolleg*innen bezüglich Antibiotika;
- Ich verstehe die Bedeutung der Infektionsdiagnostik für den rationalen Einsatz von Antibiotika;
- Ich kann meine Rolle als Steward im interprofessionellen Team einordnen und kenne die Rollen der Anderen im Team.
Darüber hinaus haben wir ihre intrinsische Motivation anhand einer deutschen Kurzversion des Intrinsic Motivation Inventory von Deci und Ryan bewertet, das von Wilde und Kolleg*innen übersetzt und validiert wurde [20], [21], welches Unterskalen für Interesse und Spaß, wahrgenommene Kompetenz, Druck und Spannung sowie wahrgenommene Wahlmöglichkeiten enthält (siehe Tabelle 1 [Tab. 1]).
Tabelle 1: Mittelwerte und Standardabweichungen (SD) der einzelnen Items der Kurzfassung der Intrinsic Motivation Inventory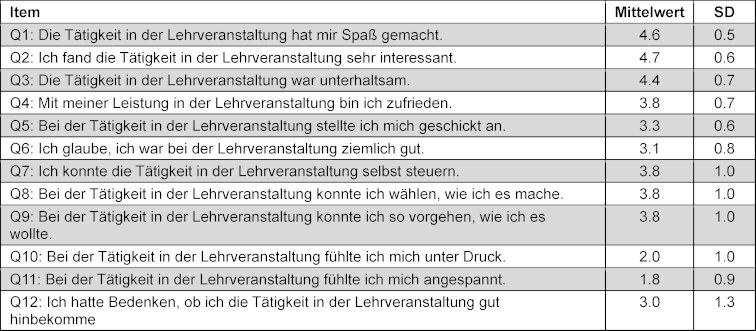
Statistische Auswertungen und Ethik
Alle Daten wurden anonymisiert erhoben. Um durch den Abgleich intraindividueller Daten einen Vorher-Nachher-Vergleich zu ermöglichen, verwendeten die Teilnehmenden einen nicht identifizierbaren Code. Die Studie wurde von der Ethikkommission der Ärztekammer des Saarlandes als ethisch unbedenklich bewertet.
Wir führten gepaarte Wilcoxon-Vorzeichen-Rangtests durch, um die Ergebnisse der Selbsteinschätzung vor und nach dem Kurs zu vergleichen. Das statistische Signifikanzniveau wurde auf 0,05 festgelegt. Für die Datenanalyse und -visualisierung wurde R (Version 4.3.1) verwendet, einschließlich der Pakete „ggplot2“, „likert“ und „wesanderson“ [22], [23], [24].
Ergebnisse
Über einen Zeitraum von vier Semestern nahmen insgesamt 23 Studierende an dem Wahlpflichtfach teil, davon 18 Frauen (78%). Die Anzahl der Studierenden pro Kurs betrug in allen Semestern sechs, mit Ausnahme des Sommersemesters 2022, in welchem fünf Studierende teilnahmen. Das Durchschnittsalter der Teilnehmenden betrug 24,4 Jahre (±3,0 Standardabweichung, SD), und ihr medizinspezifisches Semester war 7 (von insgesamt 12 Semestern; Interquartilsbereich, IQR, 6-9). Wir beobachteten einen Anstieg über alle Items der Selbsteinschätzung (siehe Abbildung 1 [Abb. 1]), mit dem höchsten Anstieg der mittleren Punktzahl für das Item „Rollen der ABS-Teammitglieder einordnen“, das sich von 2,52 (±0,77) auf 4,13 (±0,68) (Mittelwert Δ1,6; P<0,0001) verbesserte, gefolgt von „Grundlagen und Bedeutung von Antibiotic Stewardship erklären“ (3,26 vs. 4,74, Mittelwert Δ1,48; P=0,0001), „sicher in der Auswahl von Antibiotika“ (2,22 vs. 3,57; P=0,0001) und „Nebenwirkungspotential von spezifischen Antibiotika bewerten“ (2,09 vs. 3,43; P<0,0001) (beide Mittelwert Δ1,35), „sicher in der Kommunikation mit Kolleg*innen bezüglich Antibiotika“ (2,30 vs. 3,52, Mittelwert Δ1,22; P=0,0003), „Ich verstehe die Bedeutung der Infektionsdiagnostik für den rationalen Einsatz von Antibiotika“ (4,22 vs. 4,91, Mittelwert Δ0,70; P<0,0001) und „Ich halte Antibiotic Stewardship für ein wichtiges Thema“ (4,96 vs. 5,00, Mittelwert Δ0,04; P=1,00).
Abbildung 1: Vergleich der Selbsteinschätzung vor und nach dem Kurs für die verschiedenen Aspekte des Antibiotic Stewardship, aggregiert für alle 23 Teilnehmenden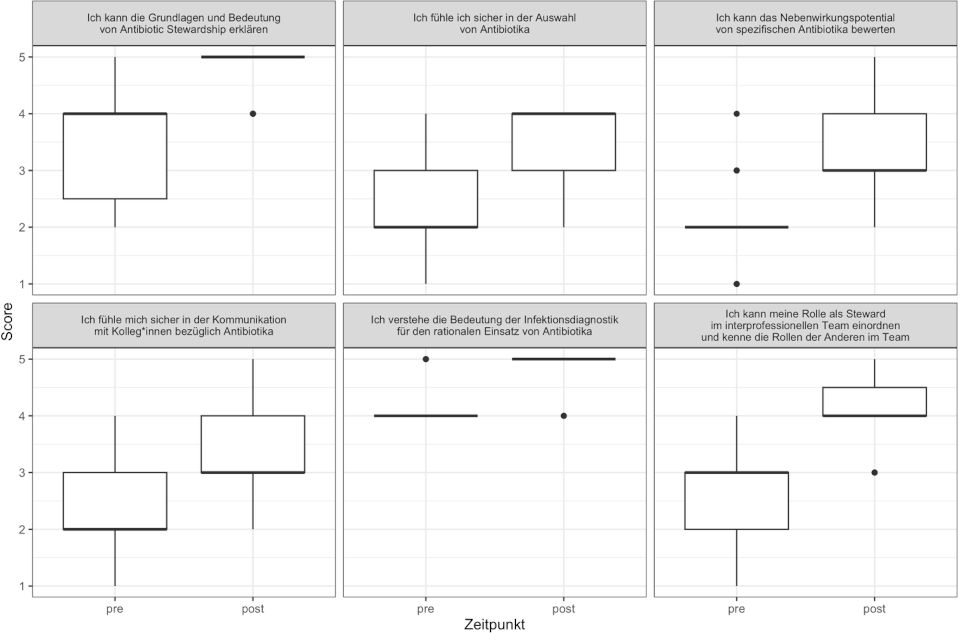
Bezüglich der intrinsischen Motivation wurden die höchsten Werte für das Item „Die Aufgabe hat mir sehr viel Spaß gemacht“ und „Ich würde diese Tätigkeit als sehr interessant bezeichnen“ (Mittelwerte von 4,6±0,5 und 4,7±0,6) erreicht (siehe Tabelle 1 [Tab. 1] und Abbildung 2 [Abb. 2]), gefolgt von „Die Aufgabe hat mir Spaß gemacht“ (4,4±0,7), und dann von „Ich bin mit meiner Leistung bei dieser Aufgabe zufrieden“, „Ich glaube, ich hatte eine gewisse Wahl bei der Durchführung dieser Aktivität“ und „Bei der Kursaktivität konnte ich so vorgehen, wie ich wollte“ (alle 3,8±1,0). Neutrale Zustimmung wurde bei den Items „Ich denke, ich habe diese Aufgabe ziemlich gut gelöst“ (3,3±0,6), „Ich denke, ich bin ziemlich gut in dieser Aufgabe“ (3,1±0,8) und „Ich habe mir Sorgen gemacht, ob ich die Aufgabe im Kurs gut lösen kann“ (3,0±1,3) erreicht. Die beiden Items mit überwiegend ablehnenden Aussagen waren „Ich war ängstlich, während ich an dieser Aufgabe arbeitete“ (2,0±1,0) und „Ich fühlte mich sehr angespannt, während ich diese Aufgabe erledigte“ (1,8±0,9).
Abbildung 2: Verteilung der Antworten der Teilnehmenden (N=23) der Kurzfassung des Intrinsic Motivation Inventory auf einer Likert-Skala, pro Item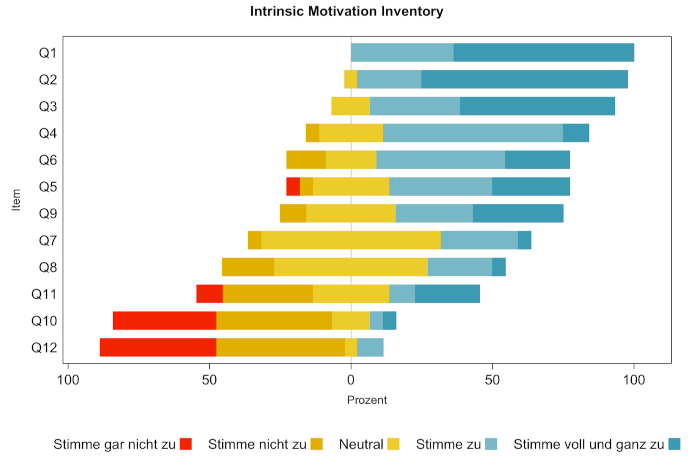
Diskussion
In der vorliegenden Studie zeigen wir die Durchführbarkeit eines ABS-Wahlpflichtfaches für Medizinstudierende und die wahrgenommene Zunahme der Kompetenzen der Teilnehmenden. Bemerkenswert ist, dass der selbstberichtete Kompetenzzuwachs in allen Bereichen beobachtet wurde. Dies kann entweder schlüssig sein („wenn man es ihnen beibringt, werden sie es lernen“) oder aber aufgrund von Selbstüberschätzung verzerrt und somit fehlerhaft sein [25]. Darüber hinaus wurde das Wahlpflichtfach von der Mehrheit der Teilnehmenden als angenehm und sehr interessant empfunden.
Wissenslücken bei Medizinstudierende in Bezug auf Antibiotikaresistenzen und Antibiotika sind immer noch weit verbreitet [26], und es besteht nach wie vor Bedarf an einer Standardisierung möglicher Interventionsmaßnahmen. Eine Studie von Castro-Sánchez und Kolleg*innen aus dem Vereinigten Königreich hat gezeigt, dass die Mehrheit der britischen Universitäten zwar Elemente bezüglich des rationalen Antibiotikaeinsatzes in ihre Lehrpläne aufgenommen hat, die allgemeine Ausbildung bezüglich ABS jedoch als uneinheitlich und lückenhaft angesehen wurde [27].
Wir haben zuvor in einer Stichprobe von Medizinstudierenden deutscher Universitäten gezeigt, dass trotz des Vorhandenseins des ABS-Lernziels im NKLM die überwiegende Mehrheit der Befragten angab, nur selten mit ABS-bezogenen Lehrinhalten konfrontiert worden zu sein [28], was die Diskrepanz zwischen den vorhandenen, formulierten und dokumentierten Lernzielen und der fehlenden Lernerfahrung hervorhebt. Wang und Kolleg*innen berichteten in einer US-amerikanischen Studie über die Ergebnisse eines zweiwöchigen Wahlfaches für Studierende über ABS [19]. Ähnlich wie bei unserer Intervention konzentrierten sie sich auf die Selbsteinschätzung des Wissens und das Selbstvertrauen der Teilnehmenden in den ABS-relevanten Kernthemen, für die sie bei fast allen Items einen deutlichen Anstieg von vor bis nach dem Kurs nachweisen konnten, allerdings ohne objektive Endpunkte erhoben zu haben.
Die Bewertung ist also von entscheidender Bedeutung, da Overconfidence-Effekte [29], die bereits in anderen medizinischen Bereichen wie der Händehygiene [30] und basic life support [31] beschrieben wurden, die Selbsteinschätzung einschränken und die Metakognition hemmen können. Die Diskalibrierungseffekte [32] wurden in der vorliegenden Studie aufgrund des geringen Stichprobenumfangs nicht ausgewertet, sollten aber in Zukunft berücksichtigt werden, um ein besseres Verständnis der Selbsteinschätzung und der Kompetenz bezüglich ABS zu erlangen und die Motivationsmuster mit unterschiedlichen Bildungs- und Motivationsbedürfnissen zu erkennen [33].
In einer Übersichtsarbeit zu ABS-Ausbildungsinhalten an medizinischen Fakultäten stellten Augie und Kolleg*innen eine große Heterogenität in Bezug auf Art und Umfang der Interventionen fest und betonten außerdem die Notwendigkeit, die langfristige Retention der erworbenen Fähigkeiten und Kenntnisse zu bewerten [34].
Es gibt einige Stärken unserer Studie, die es zu erwähnen gilt. Erstens haben wir einen Motivationsfragebogen verwendet, der in anderen Kontexten getestet wurde und dessen Einsatz allgemein als praktikabel bestätigt wurde. Dies wird es künftigen Studien ermöglichen, genauer zu analysieren, inwieweit sich das neue Unterrichtsformat auf den emotionalen Zustand der einzelnen Teilnehmenden auswirkt, für den es in der veröffentlichten Literatur kaum vergleichbare Daten gibt. Darüber hinaus lässt die Reliabilität, Kriteriums- und Konstruktvalidität des Instrumentes im Kontext der Ausbildung bezüglich ABS und Antibiotikaresistenzen Raum für zukünftige Untersuchungen in größeren und repräsentativeren Populationen. Zweitens haben wir einen bereits veröffentlichten Fragebogen mit Items zur Selbsteinschätzung verwendet, um Daten zum Wissenszuwachs zu erhalten. Drittens beinhaltete unser Ansatz eine nachhaltige Art und Weise, verfügbare virtuelle Fallvignetten aus der CASUS-Datenbank zu nutzen. Viertens: Die Mischung der in unserer Intervention eingesetzten Lehrmethoden – Fall-basiertes Lernen, Problem-orientiertes Lernen, Teilnahme an Stationsvisiten usw. – könnte neben dem interprofessionellen und interdisziplinären Team aus Kliniker*innen, Mikrobiolog*innen, Pharmazeut*innen und Hygieniker*innen ein Grund dafür gewesen sein, dass die Aktivitäten von den meisten Teilnehmenden als angenehm und sehr interessant bewertet wurden. Die Interdisziplinarität unseres Ansatzes könnte ein wesentlicher Faktor bei der longitudinalen Umsetzung in verschiedenen Fächern des klinischen Studienabschnitts sein.
Unsere Studie hat jedoch auch Limitationen. Erstens handelt es sich um eine Erfahrung eines einzelnen Zentrums mit einer eher kleinen Stichprobe, die jedoch die von anderen Gruppen berichteten Erkenntnisse ergänzt [19]. Zweitens führte der freiwillige Charakter des Wahlpflichtfaches zu einem möglichen Selektionsbias, da sich nur Teilnehmende mit einer hohen Wertschätzung für das Thema (in unserem Fall eine stark geschlechtsspezifisch geprägte Stichprobe) angemeldet haben könnten. Drittens konzentrieren sich unsere Daten auf die Selbsteinschätzung und die intrinsische Motivation, während uns andere Ergebnisparameter fehlen, einschließlich einer objektiven Bewertung der erworbenen Kompetenzen und derjenigen, die für die langfristige Wissensretention relevant sind. Viertens haben wir nicht die potenzielle Umsetzung des Lehrplanes bewertet, die wahrscheinlich Elemente des Blended Learning erfordern wird, um die für die Kleingruppensitzungen benötigte Zeit auszugleichen.
Ein Aspekt, der in der Vergangenheit nur unzureichend untersucht wurde, ist ein interdisziplinärer, sektorübergreifender Ansatz für das Problem der Antibiotikaresistenzen [35]. Andere, verwandte Disziplinen haben ähnliche Bestrebungen initiiert, z. B. das standardisierte Curriculum für Studierende der Veterinärmedizin [36]. Wir sind der Meinung – und wir haben dies bereits früher dargelegt [28] – dass diese Bemühungen im Sinne eines One-Health-Ansatzes aufeinander abgestimmt werden sollten, um anzuerkennen, dass Antibiotikaresistenzen einen sektorübergreifenden Ansatz erfordern, da sie nicht nur den menschlichen Sektor, sondern auch Tiere, Pflanzen und die Umwelt betreffen. Innovative pädagogische Interventionen können dazu dienen, die Umsetzung und Aufnahme von Antibiotikaresistenzen- und ABS-bezogenen Inhalten zu erleichtern, wie z. B. Game-based Learning, Gamification oder Serious Games, obwohl umfassende Evaluierungen mit einer Bewertung der langfristigen Ergebnisse in der Regel Mangelware sind [37].
Schlussfolgerungen
Die Ergebnisse unserer Studie sind für politische Entscheidungsträger*innen und Lehrplanentwicklungsteams nicht nur an deutschen medizinischen Fakultäten von Interesse. Allerdings hängt die langfristige Implementierung eines solchen hochgradig immersiven Lehrformates aufgrund der kleinen Kursgrößen von ausreichend verfügbaren Zeitfenstern ab. Ein möglicher Kompromiss könnte darin bestehen, vorlesungsbasierte Inhalte in asynchrone Vorlesungen zu verlagern, die sich die Studierenden nach eigenem Ermessen (wieder) ansehen können. Ebenso kann eine höhere Anzahl von Ausbildenden für die eigentlichen Fall-basierten Lernelemente erforderlich sein, für die auch studentische Tutor*innen eingesetzt werden könnten [18]. Da die Ziele des Kurses nicht nur auf Wissen, sondern auch auf Einstellung und Haltung abzielen, könnte die ideale Form der Bewertung der Studierenden durchaus über reine Multiple-Choice-Fragenformate hinausgehen. Zukünftige Herausforderungen unseres Formats betreffen die Implementierung in das Kerncurriculum, idealerweise im Längsschnitt unter Beibehaltung des interprofessionellen und interdisziplinären Ansatzes, sowie eine Bewertung des kurz- und langfristigen Kompetenzzuwachses.
Anmerkungen
ORCIDs der Autor*innen
- Cihan Papan: [0000-0001-7951-2567]
- Barbara C. Gärtner: [0000-0002-5234-7634]
- Arne Simon: [0000-0001-9558-3330]
- Rachel Müller: [0000-0003-0562-2901]
- Martin R. Fischer: [0000-0002-5299-5025]
- Dogus Darici: [0000-0002-2375-8792]
- Sören L Becker: [0000-0003-3634-8802]
- Katharina Last: [0000-0002-0538-1901]
- Stefan Bushuven: [0000-0001-6272-0714]
Geteilte Autorenschaft
Die Autor*innen Katharina Last und Stefan Bushuven teilen sich die Letztautorenschaft.
Danksagungen
Wir danken Silke Mahler, Silke Müller und Dominik Monz für die Unterstützung im Sekretariat und bei der Organisation. Außerdem möchten wir uns für die Unterstützung durch Norbert Graf, Thomas Gilcher, Guy Danziger, Philipp M. Lepper, Carlos Metz, Matthias Schröder und Frederic Albrecht bedanken.
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Antimicrobial Resistance Collaborators. Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis. Lancet. 2022;399(10325):629-655. DOI: 10.1016/S0140-6736(21)02724-0[2] Dyar OJ, Nathwani D, Monnet DL, Gyssens IC, Stålsby Lundborg C, Pulcini C; ESGAP Student-PREPARE Working Group. Do medical students feel prepared to prescribe antibiotics responsibly? Results from a cross-sectional survey in 29 European countries. J Antimicrob Chemother. 2018;73(8):2236-2242. DOI: 10.1093/jac/dky150
[3] Dyar OJ, Pulcini C, Howard P, Nathwani D; ESGAP (ESCMID Study Group for Antibiotic Policies). European medical students: a first multicentre study of knowledge, attitudes and perceptions of antibiotic prescribing and antibiotic resistance. J Antimicrob Chemother. 2014;69(3):842-846. DOI: 10.1093/jac/dkt440
[4] Abbo LM, Pottinger PS, Pereyra M, Sinkowitz-Cochran R, Srinivasan A, Webb DJ, Hooton TM. Medical students’ perceptions and knowledge about antimicrobial stewardship: how are we educating our future prescribers? Clin Infect Dis. 2013;57(5):631-638. DOI: 10.1093/cid/cit370
[5] Huang Y, Gu J, Zhang M, Ren Z, Yang W, Chen Y, Fu Y, Chen X, Cals JW, Zhang F. Knowledge, attitude and practice of antibiotics: a questionnaire study among 2500 Chinese students. BMC Med Educ. 2013;13:163. DOI: 10.1186/1472-6920-13-163
[6] Bushuven S, Dietz A, Bushuven S, Dettenkofer M, Langer T. Interprofessional perceptions and emotional impact of multidrug-resistant organisms: A qualitative study. Am J Infect Control. 2019;47(8):876-882. DOI: 10.1016/j.ajic.2019.01.019
[7] Bushuven S, Dettenkofer M, Dietz A, Bushuven S, Dierenbach P, Inthorn J, Beiner M, Langer T. Interprofessional perceptions of emotional, social, and ethical effects of multidrug-resistant organisms: A qualitative study. PLoS One. 2021;16(2):e0246820. DOI: 10.1371/journal.pone.0246820
[8] Barlam TF, Cosgrove SE, Abbo LM, MacDougall C, Schuetz AN, Septimus EJ, Srinivasan A, Dellit TH, Flack-Ytter YT, Fishman NO, Hamilton CW, Jenkins TC, Lipsett PA, Malani PN; May LS, MOran GJ, Neuhauser MM, Newland JG, Ohl CA, Samore MH, Seo SK, Trivedi KK. Implementing an Antibiotic Stewardship Program: Guidelines by the Infectious Diseases Society of America and the Society for Healthcare Epidemiology of America. Clin Infect Dis. 2016;62(10):e51-77. DOI: 10.1093/cid/ciw118
[9] Holt DT, Helfrich CD, Hall CG, Weiner BJ. Are you ready? How health professionals can comprehensively conceptualize readiness for change. J Gen Intern Med. 2010;25(Suppl 1):50-55. DOI: 10.1007/s11606-009-1112-8
[10] Al-Hussami M, Hammad S, Alsoleihat F. The influence of leadership behavior, organizational commitment, organizational support, subjective career success on organizational readiness for change in healthcare organizations. Ledersh Health Serv (Bradf Engl). 2018;31(4):354-370. DOI: 10.1108/LHS-06-2017-0031
[11] Tell D, Engström S, Mölstad S. Adherence to guidelines on antibiotic treatment for respiratory tract infections in various categories of physicians: a retrospective cross-sectional study of data from electronic patient records. BMJ Open. 2015;5(7):e008096. DOI: 10.1136/bmjopen-2015-008096
[12] Hueber S, Kuehlein T, Gerlach R, Tauscher M, Schedlbauer A. “What they see is what you get”: Prescribing antibiotics for respiratory tract infections in primary care: Do high prescribers diagnose differently? An analysis of German routine data. PLoS One. 2017;12(12):e0188521. DOI: 10.1371/journal.pone.0188521
[13] European Centre for Disease Prevention and Control. Antimicrobial consumption in the EU/EEA - Annual Epidemiological Report for 2019. Solna (Schweden): ecdc; 2019. Zugänglich unter/available from: https://www.ecdc.europa.eu/sites/default/files/documents/Antimicrobial-consumption-in-the-EU-Annual-Epidemiological-Report-2019.pdf
[14] Pulcini C, Gyssens IC. How to educate prescribers in antimicrobial stewardship practices. Virulence. 2013;4(2):192-202. DOI: 10.4161/viru.23706
[15] Blum M. Ärztestatistik 2023: Sorgenvoller Ausblick trotz leichter Erholung. Dtsch Arztebl. 2024;121:A-502, B-438. Zugänglich unter/available from: https://www.aerzteblatt.de/archiv/238593/Aerztestatistik-2023-Sorgenvoller-Ausblick-trotz-leichter-Erholung
[16] Last K, Simon A, Gärtner BC, Becker SL, Papan C. Attitudes of primary care physicians towards antimicrobial stewardship and the impact of a multi-part training course - a pilot study. GMS Hyg Infect Control. 2023;18:Doc24. DOI: 10.3205/dgkh000450
[17] Thomas PA, Kern DE, Hughes MT, Chen BY. Curriculum development for medical education: A six-step approach. Baltimore: Johns Hopkins University Press; 2015.
[18] Davis MH. AMEE Medical Education Guide No. 15: Problem-based learning: a practical guide. Med Teach. 1999;21(2):130-140. DOI: 10.1080/01421599979743
[19] Wang R, Degnan KO, Luther VP, Szymczak JE, Goren EN, Logan A, Shnekendorf R, Hamilton KW. Development of a Multifaceted Antimicrobial Stewardship Curriculum for Undergraduate Medical Education: The Antibiotic Stewardship, Safety, Utilization, Resistance, and Evaluation (ASSURE) Elective. Open Forum Infect Dis. 2021;8(6):ofab231. DOI: 10.1093/ofid/ofab231
[20] Deci E, Ryan R. Intrinsic Motivation Inventory. 2003. Zugänglich unter/available from: https://selfdeterminationtheory.org/intrinsic-motivation-inventory/
[21] Wilde M, Bätz K, Kovaleva A, Urhahne D. Überprüfung einer Kurzskala intrinsischer Motivation (KIM). Zr Didaktik Naturwissenschaft. 2009;15:31-45.
[22] Wickham H. ggplot2. Cham: Springer International Publishing; 2016. DOI: 10.1007/978-3-319-24277-4
[23] Bryer J. likert: Analysis and Visualization Likert Items. 2022.
[24] Ram K. Palettes generated mostly from “Wes Anderson” movies. 2022. Zugänglich unter/available from: https://github.com/karthik/wesanderson
[25] Dunning D, Heath C, Suls JM. Flawed Self-Assessment: Implications for Health, Education, and the Workplace. Psychol Sci Public Interest. 2004;5(3):69-106. DOI: 10.1111/j.1529-1006.2004.00018.x
[26] Nogueira-Uzal N, Zapata-Cachafeiro M, Vázquez-Cancela O, López-Durán A, Herdeiro MT, Figueiras A. Does the problem begin at the beginning? Medical students’ knowledge and beliefs regarding antibiotics and resistance: a systematic review. Antimicrob Resist Infect Control. 2020;9(1):172. DOI: 10.1186/s13756-020-00837-z
[27] Castro-Sánchez E, Drumright LN, Gharbi M, Farrell S, Holmes AH. Mapping Antimicrobial Stewardship in Undergraduate Medical, Dental, Pharmacy, Nursing and Veterinary Education in the United Kingdom. PLoS One. 2016;11(2):e0150056. DOI: 10.1371/journal.pone.0150056
[28] Scholz OM, Krüger N, Betzold E, Bader J, Thul N, Papan C. Antimicrobial stewardship in medical education in Germany: a brief survey and a students’ and educator’s call for change. Antimicrob Steward Healthc Epidemiol. 2023;3(1):e159. DOI: 10.1017/ash.2023.423
[29] Moore DA, Healy PJ. The trouble with overconfidence. Psychol Rev. 2008;115(2):502-517. DOI: 10.1037/0033-295X.115.2.502
[30] Bushuven S, Juenger J, Moeltner A, Dettenkofer M. Overconfidence in infection control proficiency. Am J Infect Control. 2019;47(5):545-550. DOI: 10.1016/j.ajic.2018.10.022
[31] Bushuven S, Bansbach J, Bentele M, Trifunovic-Koenig M, Bentele S, Gerber B, Hagen F, Friess C, Fischer MR. Overconfidence effects and learning motivation refreshing BLS: An observational questionnaire study. Resusc Plus. 2023;14:100369. DOI: 10.1016/j.resplu.2023.100369
[32] Kruger J, Dunning D. Unskilled and unaware of it: how difficulties in recognizing one’s own incompetence lead to inflated self-assessments. J Pers Soc Psychol. 1999;77(6):1121-1134. DOI: 10.1037//0022-3514.77.6.1121
[33] Trifunovic-Koenig M, Bushuven S, Gerber B, Otto B, Dettenkofer M, Salm F, Fischer MR. Correlation between Overconfidence and Learning Motivation in Postgraduate Infection Prevention and Control Training. Int J Environ Res Public Health. 2022;19(9):5763. DOI: 10.3390/ijerph19095763
[34] Augie BM, Miot J, Van Zyl RL, McInerney PA. Educational antimicrobial stewardship programs in medical schools: a scoping review. JBI Evid Synth. 2021;19(11):2906-2928. DOI: 10.11124/JBIES-20-00330
[35] Dykstra MP, Baitchman EJ. A Call for One Health in Medical Education: How the COVID-19 Pandemic Underscores the Need to Integrate Human, Animal, and Environmental Health. Acad Med. 2021;96(7):951-953. DOI: 10.1097/ACM.0000000000004072
[36] Espinosa-Gongora C, Jessen LR, Dyar OJ, Bousquet-Melou A, González-Zorn B, Pulcini C, Re G, Schwarz S, Timofte D, Toutain PL, Guardabassi L; The PREPARE-VET Working Group; ESCMID Study Group for Veterinary Microbilogy (ESGVM); ESCMID Study Group for Antimicrobial stewardshiP (ESGAP). Towards a Better and Harmonized Education in Antimicrobial Stewardship in European Veterinary Curricula. Antibiotics (Basel). 2021;10(4):364. DOI: 10.3390/antibiotics10040364
[37] Nowbuth AA, Asombang AW, Alaboud K, Souque C, Dahu BM, Pather K, Mwanza MM, Lofti S, Parmar VS. Gamification as an educational tool to address antimicrobial resistance: a systematic review. JAC Antimicrob Resist. 2023;5(6):dlad130. DOI: 10.1093/jacamr/dlad130




