[Der Einfluss von Echtzeitfeedback auf die Reanimationsqualität: Ein prospektiver Vergleich zwischen Ersthelfenden und Teilnehmenden eines Rettungssanitäter- und Notärztekurses]
Stella-Karolin Krispin 1Anja Haase-Fielitz 2,3,4
Grit Spalding 5
Jana Steigerwald 6
Lars Trenkmann 7,8
1 Universitätsklinikum Ruppin- Brandenburg, Universitätsklinikum der Medizinischen Hochschule Brandenburg Theodor Fontane, Klinik für Anästhesie und Intensivmedizin, Neuruppin, Deutschland
2 Immanuel Klinikum Bernau Herzzentrum Brandenburg, bteilung für Kardiologie, Universitätsklinikum der Medizinischen Hochschule Brandenburg Theodor Fontane, Bernau, Deutschland
3 Gemeinsame Fakultät der Universität Potsdam, der Brandenburgischen Medizinischen Hochschule Theodor Fontane und der Brandenburgischen Technischen Universität Cottbus-Senftenberg, Fakultät für Gesundheitswissenschaften (FGW), Cottbus, Deutschland
4 Otto-von-Guericke-Universität Magdeburg, Institut für Sozialmedizin und Gesundheitssystemforschung, Magdeburg, Deutschland
5 Immanuel Klinikum Bernau Herzzentrum Brandenburg, Universitätsklinikum der Medizinischen Hochschule Brandenburg Theodor Fontane, Zentrale Notaufnahme, Bernau, Deutschland
6 Klein-Winternheim, Deutschland
7 Charité – Universitätsmedizin Berlin, Klinik für Nephrologie und internistische Intensivmedizin, Berlin, Deutschland
8 Notfallmedizinische Aus- und Weiterbildung Berlin (NAW Berlin), Staatlich anerkannte Rettungsdienstschule, Berlin, Deutschland
Zusammenfassung
Zielsetzung: Ziel der Studie war es, den möglichen Nutzen von Echtzeitfeedback in der Reanimationsausbildung von Beteiligten der präklinischen Rettungskette zu analysieren und Unterschiede in der Qualität der Herzdruckmassage (HDM) ohne und mit Feedback zu vergleichen.
Methoden: Primärer Endpunkt war der Anteil der Thoraxkompressionstiefe (5-6cm) und – frequenz (100-120/min) während zweiminütiger HDM zu analysieren. Diese prospektive Kohortenstudie vergleicht Ersthelfende (N=75), angehenden Rettungssanitäter:innen (N=75) und Notärzt:innen (N=75) ohne und mit Feedbacksystem der Zoll X-Series®.
Ergebnisse: Ohne Feedback erreichten RS die Zieldruckfrequenz in 82,7%, EH in 49,8% und NÄ in 75% (RS vs. EH p<0,001; NÄ vs. RS p=0,759; NÄ vs. EH p=0,217). Die Zieldrucktiefe ergab keine signifikanten Unterschiede ohne Feedback.
Mit Feedback erreichten RS die Druckfrequenz in 90,7%, EH in 72,8% und NÄ in 91,4% (RS vs. EH p<0,001; NÄ vs. RS p=0,425; NÄ vs. EH p<0,001).
Mit Feedback erreichten RS die Drucktiefe in 56,9%, EH in 47,3% und NÄ in 75,1% (RS vs. EH p=0,759; NÄ vs. RS p=0,217; NÄ vs. EH p=0,002).
Schlussfolgerung: Die Ergebnisse belegen die Relevanz von Echtzeitfeedback in notfallmedizinischer Ausbildung, insbesondere für Ersthelfende. Alle Kohorten profitierten signifikant, sodass Feedback die HDM verbessern und außerdem den Kompetenzaufbau fördert. Angesichts der Bedeutung einer hochwertigen HDM ist deren frühzeitige Optimierung bereits im Training essenziell. Daraus ergibt sich der Bedarf, standardisierter Schulungskonzepte inklusive Empfehlungen zum Anwendungszeitpunkt von Feedbacksystemen. Künftige Studien sollten reale, präklinische Bedingungen einbeziehen, zusätzlich die Thoraxentlastung untersuchen, um die Übertragbarkeit auf den Einsatzalltag zu validieren.
Schlüsselwörter
Reanimation, Herzdruckmassage, Feedback, Laienhelfer
Einleitung
Sobald es zu einem Herzkreislaufstillstand kommt, muss schnell gehandelt werden, um ein Wiedererlangen des Kreislaufs zu erreichen und neurologischen Schaden abzuwenden [1], [2]. Im Jahr 2023 wurden bei ca. 25.500 Patient*innen präklinische Reanimationen dokumentiert [3]. Ungefähr 10% der präklinisch reanimierten Patient*innen konnten aus dem Krankenhaus entlassen werden [3]. Im ersten Schritt der Überlebenskette sollte ein sofortiger Notruf abgesetzt und zeitgleich mit der Reanimation begonnen werden [4], [5]. Nach durchschnittlich sechs Minuten und 48 Sekunden traf 2023 der Rettungsdienst ein [3]. Da diese Zeitspanne ohne Kreislaufaktivität bereits ausreicht, um irreversible Hirnschäden zu verursachen, ist die sofortige HDM durch Laienhelfer*innen entscheidend für das Überleben. Demzufolge nimmt die Laienreanimationen einen wichtigen Stellenwert bis zur Übernahme der Reanimation durch professionelle Helfer*innen ein. Neben der frühzeitigen Defibrillation bei schockbaren Herzrhythmusstörungen, ist die Herzdruckmassage (HDM) die wichtigste Maßnahme zur Therapie des Kreislaufstillstandes. Die German Resuscitation Council-Leitlinie (GRC-Leitlinie) empfiehlt einen zweiminütigen Helfer*innenwechsel und gibt fünf Parameter vor, die eine qualitativ hochwertige HDM definieren [6]. Diese Parameter bestehen aus dem korrekten Druckpunkt (unteres Drittel des Sternums), einer Drucktiefe von 5-6 cm, einer Druckfrequenz von 100-120 Kompressionen in der Minute, einer kompletten Thoraxentlastung und Kompressionsunterbrechungen kürzer als 10 Sekunden. Es ist bekannt, dass die Thoraxkompressionen häufig unzureichend durchgeführt werden [7]. Deshalb wird von den ERC-Leitlinien regelmäßiges Reanimationstraining und die Nutzung von Echtzeitfeedback empfohlen [8]. Feedbacksysteme bewerten in Echtzeit die Qualität der HDM, vergleichen diese mit den geforderten Parametern, und geben (audio-)visuelle Rückmeldung, sodass die Thoraxkompressionen bei Bedarf adaptiert werden können [9], [10].
Erste Studien, die die Wirksamkeit verschiedener Feedbacksysteme bei Laienhelfer*innen und medizinischem Personal untersuchten, kamen zu dem Ergebnis, dass die HDM mit Hilfe von promptem Feedback qualitativ besser durchgeführt wurde [10]. So zeigten Laienhelfer*innen in der Studie von Krasteva et al. über einen Zeitraum von drei Minuten eine signifikante Verbesserung der Kompressionsqualität [11]. Auch Pflegestudierende profitierten laut Smereka et al. deutlich von der Nutzung von Echtzeitfeedback [12]. Cheng et al. und Buléon et al. berichteten ähnliche Effekte bei erfahrenem medizinischem Personal [13], [14], [15]. Eine aktuelle systematische Übersichtsarbeit von Nicolau et al. bestätigt diese Ergebnisse: korrektive Feedbacksysteme verbessern signifikant die Drucktiefe und -frequenz, unabhängig vom Erfahrungsgrad der Anwender*innen [16]. Die Vergleichbarkeit der bislang publizierten Studien ist begrenzt, da sie sich hinsichtlich Settings, Kompressionsdauer und Zusammensetzung der Teilnehmenden deutlich unterscheiden. Zudem differenziert kaum eine der vorhandenen Arbeiten zwischen den konkreten Berufsgruppen innerhalb der präklinischen Rettungskette. Die Studie von Hostler et al. zeigt Vorteile von Feedbacksystemen im präklinischen Einsatz, bleibt jedoch unspezifisch in Bezug auf die berufliche Rollenverteilung innerhalb des Rettungsteams [17]. Im Vergleich zu den in der Übersichtsarbeit von Nicolau et al. berücksichtigten Untersuchungen adressiert die vorliegende Studie somit eine bislang unterrepräsentierte Zielgruppe – nämlich präklinisch tätiges Personal – unter standardisierten Simulationsbedingungen. Gerade Ersthelfende und der Rettungsdienst übernehmen die initiale Versorgung von Patient*innen mit Kreislaufstillstand, sodass die Qualität der Erstversorgung maßgeblich deren Prognose beeinflusst. Zum Zeitpunkt der Literaturrecherche sind keine Studien bekannt, die einen direkten Vergleich zwischen diesen an der Überlebenskette beteiligten Gruppen vornehmen. Die vorliegende Studie untersucht daher, ob es Unterschiede in der Qualität der HDM zwischen Ersthelfenden, angehenden Rettungssanitäter*innen und angehenden Notärzt*innen gibt – und ob die Integration von promptem Feedback die Reanimationsqualität in den drei Gruppen beeinflusst. Die Hypothese lautete, dass Laienhelfer*innen mit Nutzung von Echtzeitfeedback eine vergleichbare Qualität der HDM erreichen wie medizinisches Fachpersonal ohne Verwendung von Feedback.
Methoden
Studiendesign und Fallzahl
Die vorliegende Arbeit wurde als prospektive Kohortenstudie konzipiert. Die Fallzahlplanung basiert auf der Arbeit von Buléon et al. [15]. Bei einem Signifikanzniveau von α=0,05, einer erwarteten Effektgröße von d=1,0 und einer angenommenen Differenz von 21% ergab sich eine mindestens erforderliche Gruppengröße von n=20, um eine Teststärke (Power) von 0,80 zu erreichen [15]. Zur Erhöhung der Aussagekraft, der Berücksichtigung von möglichen fehlenden Datensätzen und um differenzierte Gruppenvergleiche zu ermöglichen, wurden pro Kohorte 75 Teilnehmende eingeschlossen.
Teilnehmende/Untersuchungspopulation
Die Rekrutierung und Datenerhebung erfolgte an der staatlich anerkannten Rettungsdienstschule „NAW Berlin“. Insgesamt 225 Teilnehmer*innen aus den Erste-Hilfe-Kursen (EH), den Rettungssanitäter*innenkursen (RS) und den Notärzt*innenkursen (NÄ) nahmen freiwillig, außerhalb der Unterrichtszeiten an der Studie teil. Vor Beginn der Studie erlangten die EH-Teilnehmenden theoretische Kenntnisse zur Durchführung einer HDM. Die Kohorte der RS befand sich zum Zeitpunkt der Datenerhebung nach Beendigung des vierwöchigen, theoretisch-praktischen Unterrichts und vor Beginn der Krankenhaus- und Rettungswachenpraktika. Die NÄ-Kohorte bestand aus approbierten Ärzt*innen, die an einem Notärzt*innenkurs teilnahmen.
Studienumfeld und Ablauf
Der Reanimationssimulator AmbuMan® wurde mit dem Feedbacksystem der Zoll X-Series® ausgestattet und somit der Druckpunkt standardisiert vorgegeben. Zunächst führten die Teilnehmenden eine zweiminütige HDM ohne die Sichtbarkeit des prompten Feedbacks durch. Es erfolgte eine zweiminütige Pause bevor eine erneute, zweiminütige HDM, dieses Mal mit Echtzeitfeedback durchgeführt wurde. Alle Reanimationen wurden unter standardisierten Bedingungen durchgeführt, um äußere Einflussfaktoren zu minimieren.
Datenerhebung
Die Datenerhebung erfolgte im Zeitraum von Oktober 2020 bis Januar 2021. Der Schwerpunkt der Reanimationsanalyse bezieht sich auf die Auswertung der Drucktiefe (DT) im Zielbereich (ZB) und der Druckfrequenz (DF) im Zielbereich (ZB). Die Referenzwerte werden von den Reanimationsleitlinien vorgegeben [5]. Die Drucktiefe sollte sich zwischen 5-6cm befinden. Die Druckfrequenz sollte mit zwischen 100-120 Kompressionen pro Minute durchgeführt werden [5]. „Oberhalb des Zielbereichs“ (oZB) wurden Kompressionen von >6cm Drucktiefe bzw. eine Druckfrequenz von >120 Kompressionen in der Minute bezeichnet. „Unterhalb des Zielbereichs“ (uZB) definierte eine Drucktiefe von unter 5 Zentimetern Kompressionstiefe bzw. unter 100 Kompressionen in der Minute. Die vollständige Thoraxentlastung wurde vom verwendeten Gerät (Feedbacksystem der Zoll X-Series®) einerseits visuell angezeigt, jedoch von der verwendeten Auswertungssoftware (RescueNet Code Review) nicht als exportierbarer Parameter erfasst. Da somit keine quantitativ auswertbaren Daten zur Thoraxentlastung vorlagen, fokussierte sich die Studie auf die objektiv messbaren, leitlinienrelevanten Parameter der Drucktiefe und Druckfrequenz. Der Hersteller gibt für die Kompressionstiefe eine Messgenauigkeit von ±0,6 cm im Bereich von 1,9-7,6cm an. Die Messung basiert auf Integration eines Beschleunigungsmessers, welcher Filteralgorithmen (z.B. Kalman-Filter) einsetzt, um Störungen auszugleichen. Im Rahmen einer vorherigen Funktionsprüfung wurden die Kompressionstiefe und Kompressionsfrequenz des Feedbacksystems der Zoll X Series® überprüft. Die Anzeige der Kompressionstiefe wurde hierzu mit der Referenzanzeige des Simulators verglichen, während die Kompressionsfrequenz zusätzlich mit einer externen App zur Frequenzmessung validiert wurde. In beiden Fällen zeigte sich eine Übereinstimmung der Messwerte, was auf eine zuverlässige Erfassung der relevanten Parameter durch das Feedbacksystem schließen lässt.
Auswertung und Statistik
Die Auswertung der Ergebnisse erfolgte mithilfe des „RescueNet Code Review“- Programms, welches die Kompressionstiefe- und frequenz mit den vorgegebenen Leitlinienparametern vergleicht. Die statistische Analyse der erhobenen Daten wurde mit der Statistiksoftware „SPSS Version 28 (IBM)“ durchgeführt. Zur Beschreibung der zentralen Tendenz bei ungleichmäßiger Datenverteilung und ordinalen Daten wurde der Median mit dem 25.-75. Perzentil verwendet. Der Vergleich der drei unabhängigen Gruppen erfolgte durch den Mann-Whitney-U-Test, da die Daten nicht parametrisch verteilt waren. Kategorische Variablen wurden mit dem Chi-Quadrat-Test verglichen. Die Ergebnisse werden in Tabellen und Grafiken als Boxplots oder als absolute Zahlen mit prozentualem Anteil dargestellt. Die Berichterstattung dieser prospektiven Kohortenstudie orientiert sich an der STROBE Checkliste (Strengthening the Reporting of Observational Studies in Epidemiology) [18].
Ethik
Die Studie wurde vor Beginn der Datenerhebung von der zuständigen Ethikkommission der Medizinischen Hochschule Brandenburg genehmigt (Ethikvotum E-01-20200403). Alle Teilnehmenden wurden vorab aufgeklärt und gaben eine schriftliche Einverständniserklärung zur Teilnahme an der Studie ab. Die Durchführung der Studie erfolgte im Einklang mit den ethischen Standards der Deklaration von Helsinki.
Ergebnisse
Daten von Insgesamt 225 Proband*innen, bestehend aus Teilnehmenden eines Erste-Hilfe-Kurses (N=75), Teilnehmenden eines Rettungssanitäter*innenkurses (N=75) und Teilnehmenden eines Notärzt*innenkurses (N=75) wurden analysiert. Die Teilnehmenden waren vergleichbar in der Geschlechterverteilung, mit jeweils etwa 40% weiblichen Teilnehmerinnen (siehe Tabelle 1 [Tab. 1]); Teilnehmende des NÄ- Kurses waren älter als Teilnehmende des EH- und RS-Kurses (siehe Tabelle 1 [Tab. 1]). Die Leitlinie gibt 5 einzuhaltende Parameter einer HDM vor [5]. Der korrekte Druckpunkt wurde durch das vorherige Anbringen des Feedbacksystems auf dem Simulator sichergestellt. Die Auswertung konzentrierte sich auf die zwei Parameter der Drucktiefe und Druckfrequenz.
Tabelle 1: Charakteristika der Studienpopulation
Qualität HDM ohne Feedbacksystem
Die Zieldrucktiefe wurde von den EH im Median mit 12,4%, von den RS mit 18,4% und von den NÄ mit 15,5% erreicht (EH vs. RS vs. NÄ: p=0,304). Oberhalb des Zielbereichs der DT komprimierten die EH im Median mit 85% und die NÄ mit 16,1%, während die RS keine der Kompressionen zu tief durchführten. Es wurden keine Kompressionen unterhalb des Zielbereichs der DT von den EH durchgeführt während die RS im Median mit 62,7% und die NÄ mit 2,4% zu flach komprimierten.
In der Auswertung der Druckfrequenz wurde im Median mit 49,8% der Zielbereich von den EH erreicht. Die RS komprimierten mit einer Druckfrequenz im Zielbereich im Median mit 82,7% und die NÄ mit 75%. Im Vergleich zwischen den EH vs. RS gab es einen signifikanten Unterschied von p<0,001. Oberhalb des Zielbereichs der DF komprimierten die EH im Median mit 4,2%, die RS mit 4,6% und die NÄ mit 5,3%. Unterhalb des Zielbereichs wurde im Median von den EH mit 2,3%, von den RS mit 0,4% und von den NÄ mit 0,4% komprimiert.
Qualität HDM mit Feedbacksystem
Während das Feedbacksystem genutzt wurde, konnte im Zielbereich der Drucktiefe von den EH im Median mit 47,3%, von den RS mit 56,9% und von den NÄ mit 75,1% komprimiert werden. Im Vergleich zwischen den EH mit den NÄ liegt ein statistisch signifikanter Unterschied vor (p=0,002).
Oberhalb des Zielereichs der Drucktiefe komprimierten die EH im Median mit 15% und die NÄ mit 4,7% zu tief. Die RS führten keine der Kompressionen zu tief durch. Unterhalb des Zielbereichs der Drucktiefe wurde von den EH im Median mit 10,6%, von den RS mit 24,8% und von den NÄ mit 3,6% komprimiert. In Bezug auf die ausgewertete Druckfrequenz komprimierten die EH im Median mit 72,8%, die RS mit 90,7% und die NÄ mit 91,4% im Zielbereich. Die Ergebnisse zwischen EH vs. RS und EH vs. NÄ sind mit p<0,001 statistisch signifikant unterschiedlich. Oberhalb des Zielbereichs wurde von den EH mit 16,2% im Median, von den RS mit 6,4% und von den NÄ mit 0,5% komprimiert. Unterhalb des Zielbereichs führten die EH im Median mit 1,5%, die RS mit 0,4% und die NÄ mit 0,5% die HDM durch.
Einen signifikanten Unterschied zwischen den Kohorten RS und NÄ gab es weder in der Auswertung der Drucktiefe, noch Druckfrequenz. Hinsichtlich der ausgewerteten Parameter konnten zusammengefasst alle Kohorten die Qualität der HDM mittels Echtzeitfeedback steigern. Insbesondere die Kohorte der EH profitierte von promptem Feedback. Die Vergleiche zwischen den Kohorten sind in den Abbildung 1 [Abb. 1] und Abbildung 2 [Abb. 2] dargestellt.
Abbildung 1: Vergleich der medianen Drucktiefe im Zielbereich (ZB) mit (mF) und ohne (oF) Feedbacksystem zwischen Ersthelfern (EH), Teilnehmenden eines Notärztekurses (NÄ) und Teilnehmenden eines Rettungssanitäterkurses (RS)
Abbildung 2: Vergleich der medianen Druckfrequenz im Zielbereich (ZB) mit (mF) und ohne (oF) Feedbacksystem zwischen Ersthelfern (EH), Teilnehmenden eines Notärztekurses (NÄ) und Teilnehmenden eines Rettungssanitäterkurses (RS)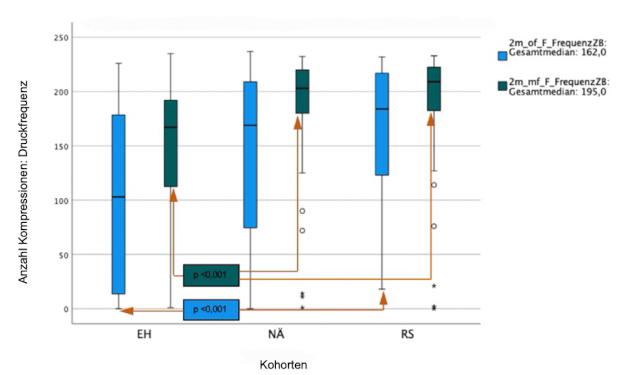
Diskussion
Die vorliegende Studie analysiert die Qualität der HDM bei Beteiligten der präklinischen Rettungskette und vergleicht dabei Ersthelfende (EH), angehende Rettungssanitäter*innen (RS) und Notärzt*innen (NÄ). Alle Gruppen konnten ihre HDM-Leistung mithilfe von Echtzeitfeedback signifikant verbessern. Ersthelfer: innen erreichten durch Feedback ein Niveau, das der HDM-Qualität der RS ohne Feedback entsprach.
Bereits ohne Feedbacksystem zeigten sich deutliche Unterschiede: EH erreichten die Zieldrucktiefe im Median in 12,4% der Kompressionen, RS in 18,4% und NÄ in 15,5%. Auch bei der Druckfrequenz lagen EH mit 49,8% deutlich hinter RS (82,7%) und NÄ (75%). Diese Ergebnisse stehen im Einklang mit früheren Studien, wie jene von Krasteva et al. und Cheng et al., die die Wirksamkeit von Feedbacksystemen zur Verbesserung der HDM-Qualität belegen – sowohl bei Laien, als auch bei medizinischem Fachpersonal [11], [13], [14]. Die Metaanalyse von Nicolau et al. belegt die Wirksamkeit von Feedbacksystemen zur Verbesserung der Drucktiefe und -frequenz, unabhängig vom Erfahrungsstand der Lernenden [16]. Im Gegensatz zu den dort eingeschlossenen Arbeiten fokussiert sich die vorliegende Untersuchung gezielt auf präklinisch tätiges Personal und basiert auf einem einheitlich strukturierten Simulationsprotokoll. Die HDM-Dauer wurde auf zwei Minuten standardisiert, was den Empfehlungen der aktuellen Reanimationsleitlinien entspricht [4], [5], [7], [19]. Das Studiendesign orientiert sich en an praxisrelevanten Anforderungen der Reanimationsdurchführung und fördert eine gute Vergleichbarkeit mit den aktuellen Leitlinienempfehlungen. Gleichzeitig minimiert dieser methodische Ansatz Verzerrungen, wie sie in der Metaanalyse von Nicolau et al. durch den Einschluss von Studien mit uneinheitlichen Studienprotokollen und unklaren Definitionen der Feedbackmechanismen kritisiert wurden. Die Leitlinien empfehlen den Einsatz von Feedbacksystemen in der Ausbildung von Laien- und Fachpersonal, jedoch fehlen konkrete Anweisungen zur Nutzung der Geräte [8]. Weder in den Flussdiagrammen der Schulungsunterlagen noch in den „step-by-step“-Anleitungen der GRC- Leitlinien wird angegeben, wann die Feedbacksensoren angebracht werden sollen [8], [20]. Des Weiteren ist sowohl die EH-Ausbildung, als auch die RS- Ausbildung in Deutschland nicht einheitlich geregelt [21], [22]. Demzufolge ist fraglich inwieweit die Nutzung von Feedbacksystemen in der Reanimationsschulung tatsächlich geschult wird. Aufgrund der vorliegenden Ergebnisse empfehlen wir die Integration von Echtzeitfeedback in den Schulungsunterlagen und der notfallmedizinischen Ausbildung. Ein weiterer möglicher Erklärungsansatz für die Verbesserung der HDM- Qualität durch Echtzeitfeedback liegt im haptischen Lernen. Laut der Übersichtsarbeit von Marchal-Crespo und Reinkensmeyer kann haptisches Feedback motorische Fertigkeiten gezielt fördern, insbesondere wenn visuelle oder auditive Rückmeldungen allein nicht ausreichen [23]. Übertragen auf die HDM könnte Echtzeitfeedback den Teilnehmenden helfen, ein taktiles Gespür für Drucktiefe und Druckfrequenz zu entwickeln und diese Parameter während der Durchführung unmittelbar zu korrigieren. Ohne Rückmeldung könnte es, aufgrund individueller Thoraxanatomie und möglicherweise fehlendem Zeitgefühl in Stresssituationen schwerfallen, die geforderten Zielwerte korrekt einzuschätzen. Diese Annahme wird durch die Studie von Miotto et al. gestützt, welche zeigt, dass theoretisches Training allein nicht ausreicht, um die psychomotorischen Fähigkeiten für eine qualitativ hochwertige HDM zu entwickeln [24]. Praktische Übungen – und hier das Echtzeitfeedback – ermöglichen es, die Technik direkt zu überprüfen und anzupassen. Darüber hinaus könnte das Feedbacksystem die Aufmerksamkeit und Motivation der Teilnehmenden gefördert haben, da sie ihre Leistung kontinuierlich überwachen konnten. Besonders für unerfahrene Ersthelfende bietet dies einen wertvollen Lernmechanismus. Der Aufbau der Studie – zunächst HDM ohne Feedback, anschließend mit Feedback – könnte diesen Effekt verstärkt haben, da die Teilnehmenden ihre anfänglichen Einschätzungen im zweiten Durchgang gezielt verbessern konnten. Neben den zuvor diskutieren Aspekten zur Erklärung der inhomogenen Ergebnisse zwischen den Kohorten sollte auch die unterschiedliche Aufgabenverteilung innerhalb des Rettungsteams in die Betrachtung einbezogen werden. Das Crew Ressource Management Konzept sieht eine Führungsrolle in Notfallsituationen vor [25]. Die Aufgabe der Teamleitung während einer Reanimation wird häufig von den Notärzt*innen übernommen [26]. Diese Aufgabenverteilung lässt vermuten, dass Rettungssanitäter*innen häufiger die HDM selbst durchführen, während die Notärzt*innen, neben heilkundlichen Maßnahmen, die Koordination des Teams übernehmen. Notärzt*innen verfügen aufgrund ihrer umfassenden Ausbildung über die höchste notfallmedizinische Qualifikation unter den Einsatzkräften. In kleineren Teams kann es erforderlich sein, dass es aufgrund des notwendigen Helfer*innenwechsels nach zwei Minuten erforderlich ist, dass sie selbst die HDM durchführen. Demzufolge sollte die sachgerechte Durchführung der HDM von allen Beteiligten der Überlebenskette, beginnend mit den Ersthelfenden bis zum Rettungsteam vorausgesetzt werden. Es ist bekannt, das häufiges Reanimationstraining die Kompressionsqualität verbessert [27]. Dementsprechend könnte das fehlende Training im EH-Bereich bzw. während der noch nicht abgeschlossenen RS- und auch NÄ-Ausbildung Einfluss auf die Qualität der HDM gehabt haben. Trotzdem sich die Teilnehmenden dieser Studie noch in der Ausbildung befanden, wiesen jene mit notfallmedizinischem Hintergrundwissen tendenziell bessere Leistungen auf und betonen die Relevanz von Feedbacksystemen, vor allem für Ersthelfende.
Besonders hervorzuheben ist, dass alle Kohorten, unabhängig von ihrer Vorerfahrung, vom Echtzeitfeedback profitierten. Dies unterstreicht dessen Bedeutung insbesondere für die ersten Glieder der Rettungskette. Diese Erkenntnis korrespondiert mit den Ergebnissen von Nicolau et al., wonach Echtzeitfeedback nicht nur kurzfristig die Kompressionsqualität verbessert, sondern auch einen lernfördernden Effekt für motorische und haptische Fertigkeiten haben kann – insbesondere in kompakten, gut strukturierten Trainings.
Limitationen
Gleichzeitig sind einige methodische Einschränkungen zu berücksichtigen: Die Analyse konzentrierte sich auf die Drucktiefe und -frequenz. Zudem basierte die Messung auf Beschleunigungssensoren, die durch externe Faktoren beeinflusst werden könnten. Der Einsatz eines „within-subjects“-Designs minimierte einerseits individuelle Unterschiede, schließt jedoch einen geringfügigen Lerneffekt durch die feste Testreihenfolge nicht vollständig aus. Der mögliche Effekt der unterschiedlichen Vorbildung der NÄ aus den unterschiedlichen Fachdisziplinen wurde in der Studie aufgrund der Gruppengröße nicht analysiert und sollte in weiterführenden Studien untersucht werden. Zukünftige Studien sollten auch die Thoraxentlastung berücksichtigen und den Einsatz von Feedbacksystemen unter realen, präklinischen Bedingungen untersuchen, um die Übertragbarkeit auf den Einsatzalltag noch fundierter bewerten zu können.
Schlussfolgerung
In der Zusammenschau der Daten bekräftigen die Ergebnisse die Relevanz von Echtzeitfeedback in der notfallmedizinischen Ausbildung und sprechen für dessen Integration in zukünftige Schulungskonzepte.
ORCIDs der Autor*innen
- Stella-Karolin Krispin: [0009-0001-7798-6571]
- Anja Haase-Fielitz: [0000-0001-6881-2249]
- Lars Trenkmann: [0009-0006-7770-7022]
Daten
Daten für diesen Artikel sind im Dryad-Repositorium verfügbar: [https://doi.org/10.5061/dryad.9w0vt4brg] [28]
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Für die Datenerhebung wurde der Reanimationssimulator AmbuMan® von der Rettungsdienstschule NAW Berlin kostenfrei bereitgestellt. Die Firma Zoll stellte das Feedbacksystem der Zoll X-Series® ebenfalls kostenfrei zur Verfügung.
Literatur
[1] Sandroni C, Cronberg T, Sekhon M. Brain injury after cardiac arrest: pathophysiology, treatment, and prognosis. Intensive Care Med. 2021;47(12):1393-1414. DOI: 10.1007/s00134-021-06548-2[2] Reynolds JC, Salcido DD, Menegazzi JJ. Coronary perfusion pressure and return of spontaneous circulation after prolonged cardiac arrest. Prehosp Emerg Care. 2010;14(1):78-84. DOI: 10.3109/10903120903349796
[3] Fischer M, Wnent J, Gräsner JT, Seewald S, Brenner S, Bein B, Ristau P, Bohn A; die teilnehmenden Rettungsdienste im Deutschen Reanimationsregister. Öffentlicher Jahresbericht 2023 des Deutschen Reanimationsregisters: Außerklinische Reanimation 2023. Nürnberg: Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin; 2024. p.3-17. Zugänglich unter/available from: https://www.reanimationsregister.de/downloads/oeffentliche-jahresberichte/oeffentliche-jahresberichte-ausserklinische-reanimation/305-ausserklinischer-jahresbericht-2023/file.html
[4] Horriar L, Rott N, Bottiger BW. Improving survival after cardiac arrest in Europe: The synergetic effect of rescue chain strategies. Resusc Plus. 2024;17:100533. DOI: 10.1016/j.resplu.2023.100533
[5] European Resuscitation Council (ERC). Reanimation 2021 - Leitlinien kompakt. Ulm: Deutscher Rat für Wiederbelebung – German Resuscitation Council e.V. (GRC); 2021. p.29, 35-39. Zugänglich unter/available from: https://www.grc-org.de/files/Contentpages/document/Leitlinienkompakt_26.04.2022.pdf
[6] European Resuscitation Council (ERC). Reanimation 2021 - Leitlinien kompakt. Ulm: Deutscher Rat für Wiederbelebung – German Resuscitation Council e.V. (GRC); 2021. p.37, 46-56. Zugänglich unter/available from: https://www.grc-org.de/files/Contentpages/document/Leitlinienkompakt_26.04.2022.pdf
[7] McDonald CH, Heggie J, Jones CM, Thorne CJ, Hulme J. Rescuer fatigue under the 2010 ERC guidelines, and its effect on cardiopulmonary resuscitation (CPR) performance. Emerg Med J. 2013;30(8):623-627. DOI: 10.1136/emermed-2012-201610
[8] European Resuscitation Council (ERC). Wiederbelebung GRC-DRf. Basismassnahmen zur Wiederbelebung Erwachsener. Ulm: Deutscher Rat für Wiederbelebung – German Resuscitation Council e.V. (GRC); 2021. Zugänglich unter/available from: https://www.grc-org.de/files/Contentpages/document/Leitlinienkompakt_26.04.2022.pdf
[9] Lukas R, Van Aken H, Engel P, Bohn A. Echtzeit-Feedback-Systeme zur Verbesserung der Reanimationsqualität [Real-time feedback systems for improvement of resuscitation quality]. Anaesthesist. 2011;60(7):653-660. DOI: 10.1007/s00101-011-1909-9
[10] Gugelmin-Almeida D, Tobase L, Polastri TF, Peres HH, Timerman S. Do automated real-time feedback devices improve CPR quality? A systematic review of literature. Resusc Plus. 2021;6:100108. DOI: 10.1016/j.resplu.2021.100108
[11] Krasteva V, Jekova I, Didon JP. An audiovisual feedback device for compression depth, rate and complete chest recoil can improve the CPR performance of lay persons during self-training on a manikin. Physiol Meas. 2011;32(6):687-699. DOI: 10.1088/0967-3334/32/6/006
[12] Smereka J, Szarpak L, Czekajlo M, Abelson A, Zwolinski P, Plusa T, Dunder D, Dabrowski M, Wiesniewska Z, Robak O, Fraas M, Sivrikaya U, Ruetzler K. The TrueCPR device in the process of teaching cardiopulmonary resuscitation: A randomized simulation trial. Medicine (Baltimore). 2019;98(27):e15995. DOI: 10.1097/MD.0000000000015995
[13] Cheng A, Brown LL, Duff JP, Davidson J, Overly F, Tofil NM, Peterson DT, White ML, Bhanji F, Bank I, Gottesman R, Adler M, Zhong J, Grant V, Grant DJ, Sudikoff SN, Marohn K, Charnovich A, Hunt EA, Kessler DO, Wong H, Robertson N, Lin Y, Doan Q, Duval-Arnould JM, Nadkarni VM; International Network for Simulation-Based Pediatric Innovation, Research, & Education (INSPIRE) CPR Investigators. Improving cardiopulmonary resuscitation with a CPR feedback device and refresher simulations (CPR CARES Study): a randomized clinical trial. JAMA Pediatr. 2015;169(2):137-144. DOI: 10.1001/jamapediatrics.2014.2616
[14] Cheng A, Overly F, Kessler D, Nadkarni VM, Lin Y, Doan Q, Duff JP, Tofil NM, Bhanji F, Adler M, Charnovich A, Hunt EA, Brown LL; International Network for Simulation-based Pediatric Innovatio, REsearch, Education (INSPIRE) CPR Investigators. Perception of CPR quality: Influence of CPR feedback, Just-in-Time CPR training and provider role. Resuscitation. 2015;87:44-50. DOI: 10.1016/j.resuscitation.2014.11.015
[15] Buleon C, Delaunay J, Parienti JJ, Halbout L, Arrot X, Gerard JL, Hanouz JL. Impact of a feedback device on chest compression quality during extended manikin CPR: a randomized crossover study. Am J Emerg Med. 2016;34(9):1754-1760. DOI: 10.1016/j.ajem.2016.05.077
[16] Nicolau A, Jorge I, Vieira-Marques P, Sa-Couto C. Influence of Training With Corrective Feedback Devices on Cardiopulmonary Resuscitation Skills Acquisition and Retention: Systematic Review and Meta-Analysis. JMIR Med Educ. 2024;10:e59720. DOI: 10.2196/59720
[17] Hostler D, Everson-Stewart S, Rea TD, Stiell IG, Callaway CW, Kudenchuk PJ, Sears GK, Emerson SS, Nichol G; REsuscitation Outcomes Consortium Investigarors. Effect of real-time feedback during cardiopulmonary resuscitation outside hospital: prospective, cluster-randomised trial. BMJ. 2011;342:d512. DOI: 10.1136/bmj.d512
[18] von Elm E, Altman DG, Egger M, Pocock SJ, Gøtzsche PC, Vandenbroucke JP; Iniciativa STROBE. Declaración de la iniciativa STROBE (Strengthening the Reporting of Observational Studies in Epidemiology): directrices para la comunicación de estudios observacionales [The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) statement: guidelines for reporting observational studies]. Rev Esp Salud Publica. 2008;82(3):251-259. DOI: 10.1590/s1135-57272008000300002
[19] European Resuscitation Council (ERC). Reanimation 2015 - Leitlinien kompakt. Ulm: Deutscher Rat für Wiederbelebung – German Resuscitation Council e.V. (GRC); 2015. p.44-45, 91-100, 70-71.
[20] European Resuscitation Council (ERC). Wiederbelebung GRC-DRf. Erweiterte Massnahmen zur Reanimation von Erwachsenen (ALS). Ulm: Deutscher Rat für Wiederbelebung – German Resuscitation Council e.V. (GRC); 2021. Zugänglich unter/available from: https://www.grc-org.de/files/Contentpages/document/Leitlinienkompakt_26.04.2022.pdf
[21] Deutsche Gesetzliche Unfallversicherung (DGUV). Ermächtigung von Stellen für die Aus- und Fortbildung in der Ersten Hilfe. Berlin: DGUV; 2022. p.18. Zugänglich unter/available from: https://publikationen.dguv.de/widgets/pdf/download/article/88
[22] Deutscher Bundestag. Ausbildung und Berufsausübung von Rettungssanitätern. Vergleich landesrechtliche Bestimmungen. Berlin: Wissenschaftliche Dienste 9: Gesundheit, Familie, Senioren, Frauen und Jugend; 2022. p.4-5. Zugänglich unter/available from: https://www.bundestag.de/resource/blob/912896/e896cc1c5c4599645ff6b1cbb4fd3deb/WD-9-049-22-pdf-data.pdf
[23] Basalp E, Wolf P, Marchal-Crespo L. Haptic Training: Which Types Facilitate (re)Learning of Which Motor Task and for Whom? Answers by a Review. IEEE Trans Haptics. 2021;14(4):722-739. DOI: 10.1109/TOH.2021.3104518
[24] Miotto HC, da Silva Camargos FR, Ribeiro CV, Goulart EM, da Consolação Vieira Moreira M. Effects of the use of theoretical versus theoretical-practical training on CPR. Arq Bras Cardiol. 2010;95(3):328-331. DOI: 10.1590/s0066-782x2010005000104
[25] Haerkens MH, Jenkins DH, van der Hoeven JG. Crew resource management in the ICU: the need for culture change. Ann Intensive Care. 2012;2(1):39. DOI: 10.1186/2110-5820-2-39
[26] Senatsverwaltung für Inneres Berlin. Verordnung über den Notarztdienst. Berlin: Senatsverwaltung für Inneres; 2010. p.3. Zugänglich unter/available from: https://gesetze.berlin.de/bsbe/document/jlr-DNArztVBEV1P1
[27] Riggs M, Franklin R, Saylany L. Associations between cardiopulmonary resuscitation (CPR) knowledge, self-efficacy, training history and willingness to perform CPR and CPR psychomotor skills: A systematic review. Resuscitation. 2019;138:259-272. DOI: 10.1016/j.resuscitation.2019.03.019
[28] Krispin SK, Haase-Fielitz A, Spalding G, Steigerwald J, Trenkmann L. The influence of real-time feedback on the quality of resuscitation: a prospective study comparing bystanders, paramedic course participants, and emergency physician trainees. Dryad; 2025. DOI: 10.5061/dryad.9w0vt4brg




