[Erstellung eines standardisierten Rollenskript-Templates für den Einsatz von Simulationspersonen – Ergebnisse eines mehrstufigen Konsensverfahrens im deutschsprachigen Raum]
Tim Peters 1Daniel Bauer 2
Angelika Hiroko Fritz 3
Sandra Hahn 4
Linn Hempel 5
Loretta Reck 6
Miriam Reicherts 7
Andrea Schönbauer 8
Renate Strohmer 9
Christian Thrien 10
Michael Weber 11
Anja Zimmermann 12
Elvira Pippel 13
1 Universität Bielefeld, Medizinische Fakultät OWL, Referat Studium und Lehre, AG Allgemein- und Familienmedizin, Bielefeld, Deutschland
2 Universität Bern, Medizinische Fakultät, Institut für Medizinische Lehre, Bern, Schweiz
3 Universität Duisburg-Essen, Medizinische Fakultät, Simulationspersonenprogramm, Essen, Deutschland
4 Institut für medizinische und pharmazeutische Prüfungsfragen, GAP-Q Anwendungsorientiertes Wissensmanagement, Mainz, Deutschland
5 Martin-Luther-Universität Halle-Wittenberg, Medizinische Fakultät, Dorothea-Erxleben-Lernzentrum Halle, Halle (Saale), Deutschland
6 Mutterstadt, Deutschland
7 Universität Augsburg, Medizinische Fakultät, Department of Medical Education (DEMEDA), Augsburg, Deutschland
8 Philipps-Universität Marburg, Dr. Reinfried Pohl-Zentrum für Medizinische Lehre, Marburg, Deutschland
9 Medizinische Fakultät Mannheim der Universität Heidelberg, GB Studium und Lehrentwicklung, Lernkrankenhaus TheSiMa, Simulationspersonenprogramm, Mannheim, Deutschland
10 Universität zu Köln, Studiendekanat, Kölner Interprofessionelles SkillsLab und Simulationszentrum, Köln, Deutschland
11 Rheinische Friedrich-Wilhelms-Universität Bonn, Medizinische Fakultät, Studiendekanat, Simulationspersonenprogramm, Bonn, Deutschland
12 Charité – Universitätsmedizin Berlin, Prodekanat für Studium und Lehre, Referat für Studienangelegenheiten, Prüfungsbereich, Berlin, Deutschland
13 Uppsala län, Schweden
Zusammenfassung
Zielsetzung: Aus der großen Bedeutung von Simulationspersonen (SP) für Lehre und Prüfungen in den Gesundheitsberufen ergibt sich die Notwendigkeit eines wissenschaftlich fundierten Templates für SP-Rollenskripte. Bisher entwickeln Akteure eigene Vorlagen, was eine standort- und berufsgruppenübergreifende Nutzung erschwert. Ziel des Forschungsprojektes ist es daher, ein evidenzbasiertes, interprofessionelles Template für Rollenskripte zu entwickeln.
Methodik: Um die heterogenen Traditionen und Bedarfe der Berufsgruppen zusammenzuführen, wurde in einer 19 Personen umfassenden Arbeitsgruppe ein an die Delphi-Methode angelehnter, mehrstufiger Erarbeitungs- und Konsensprozess über 10 Runden durchgeführt. Einbezogen wurden u. a. die Ergebnisse einer systematischen Literaturrecherche, Rückmeldungen eines 24-köpfigen interprofessionellen Expert:innen-Panels sowie 11 Reviews erfahrener SP.
Ergebnisse: Das Template enthält 13 Kategorien und ein modularer Aufbau erlaubt eine flexible Nutzung in Lehre und Prüfung, Ausbildung und Studium sowie in der Fort- und Weiterbildung. Das Template ist konsequent interprofessionell gestaltet und kann in den Fachbereichen Ergotherapie, Hebammenwissenschaft, Humanmedizin, Logopädie, Pflegewissenschaft, Pharmazie, Physiotherapie, Psychotherapie, Rettungswesen, Veterinärmedizin und Zahnmedizin genutzt werden.
Schlussfolgerung: Der aufwändige Konsensprozess zeigte die Heterogenität von SP-Einsätzen in den Gesundheitsberufen. Gleichzeitig konnten Erfahrungen in einem Template zusammengeführt werden, dass es erlaubt, Rollenskripte professions- und standortübergreifend auszutauschen und gemeinsam (weiter) zu entwickeln. Die nächsten Schritte sind eine Evaluation der Usability und eine Weiterentwicklung in der community of practice.
Schlüsselwörter
Simulationspersonen, Human Simulation, Interprofessionalität, Health Profession Education
1. Einleitung
Die Arbeit mit Simulationspersonen (SP) ist in der Ausbildung von Gesundheitsberufen international breit etabliert [1]. Für die inhaltliche wie didaktische Vorbereitung von SP-Einsätzen, das Training der SP und die konkrete Durchführung der Simulationen werden dabei schriftliche Rollenskripte genutzt [2]. Bei der Ausgestaltung und Umsetzung der Rollenskripte kommt es allerdings zu zwei Herausforderungen.
Erstens kommt im Kontext der Lehre, aber insbesondere bei (high-stakes) Prüfungen der internen und der Stationen übergreifenden Standardisierung eine besondere Bedeutung zu [3]. Um in den Simulationen eine gute Balance zwischen Standardisierung und Rollenglaubwürdigkeit zu erreichen, sind im Rollenskript relevante Informationen zur darzustellenden Rolle und zum organisatorischen Rahmen notwendig. Aufgrund fehlender wissenschaftlich erarbeiteter Vorgaben sind die SP-Programme bzw. andere Akteure, die mit SP arbeiten, auf sich allein gestellt. Sie erstellen jeweils, und in der Regel zum ersten Mal, eigene Rollenskriptvorlagen, häufig in Anlehnung an Good-Practice-Versionen anderer Standorte. Damit werden nicht-evidenzbasierte Praktiken weiterverbreitet und Fehler ggf. wiederholt oder kopiert. Zudem führen Änderungen an Templates im Kontext eigener (Weiter-)Entwicklungen zu „Rückwärtsanpassungen“ aller Skripte, was eine häufige Fehlerquelle darstellt.
Zweitens ergeben sich Schwierigkeiten für eine standort- und berufsgruppenübergreifende Nutzung sowie eine gemeinsame Weiterentwicklung durch die community of practice [4]. Bedingt durch verschiedene Traditionen und organisatorische Strukturen gibt es sowohl international als auch im deutschsprachigen Raum sehr heterogene Einsatzmodalitäten [5], [6]. Das Scoping Review von Davies et al. [7] mit Blick auf Rollenskripte verschiedener Gesundheitsberufe zeigt, dass unterschiedliche Curricula und Lehr-Lernstrukturen die Diversität der Rollenskripte befördern. Jeder Standort und jede Profession haben in den Rollenskripten über die Jahre eigene Begrifflichkeiten und Strukturen etabliert. Dies erschwert berufs- und fachbereichsübergreifendes Arbeiten an SP-Rollenskripten und damit auch darauf basierende SP-Einsätze.
Neben häufig ungeklärten Fragen zur Autor*innenschaft und zur Weitergabe der Rollenskripte an Dritte hat die beschriebene Vielfältigkeit und die monoprofessionelle Ausrichtung der Templates zur Folge, dass SP-Rollenskripte sehr selten über Institutionen hinweg getauscht und genutzt werden können. Ein interprofessioneller Gebrauch von Rollenskripten in standortübergreifenden Lehr- und Prüfformaten findet in der Regel nicht statt. Zudem fehlt durch den meist nicht vorhandenen Austausch externes Feedback für eine kontinuierliche Weiterentwicklung und die Qualitätssicherung der Rollenskripte.
Die vorhandene Literatur zeigt hier eine große Heterogenität. Es existieren Publikationen zu SP-Rollenskripten [8], [9], [10], [11], allgemeinen Qualitätsstandards [5], [12] sowie konkrete Vorlagen und Templates [13], [14]. Diese liefern wertvolle Hilfe, sind aber in der Regel auf englischsprachige Rahmenbedingungen zugeschnitten und können nur bedingt auf den DACH-Raum übertragen werden. Zudem haben sie häufig eine monoprofessionelle Ausrichtung, sind erfahrungsbasiert und fokussieren zum Teil auf spezifische Einzelaspekte. Weiterhin existieren nationale wie internationale Fortbildungsangebote, die sich auf die Arbeit mit SP, die Erstellung von Rollenskripten und die Qualifikation von Lehrenden fokussieren [15], [16], [17]. Diese leisten einen wichtigen Beitrag zur Professionalisierung der Arbeit mit SP, sind aber in Bezug auf SP-Rollenskripte bislang nicht umfassend wissenschaftlich fundiert, so dass die Übertragung auf komplexe Simulationen oder high-stakes OSCE (Objective Structured Clinical Examination) eine Herausforderung bleibt, die weiterhin in der individuellen Institution gelöst werden muss.
Die Forscher*innengruppe hat sich daher zur Aufgabe gemacht, ein evidenzbasiertes Template für SP-Rollenskripte zu entwickeln. Dabei bestanden die Fragestellungen darin, ob es interprofessionell gestaltet werden kann und wie es inhaltlich und strukturell aufgebaut sein muss, um den skizzierten Herausforderungen zu begegnen.
2. Methode
Um die verschiedenen Gesundheitsberufe und die beteiligten Akteure zu berücksichtigen, wurde ein an die Delphi-Methode [18] angelehnter, mehrstufiger Erarbeitungs- und Konsensprozess durch eine 19 Personen umfassende Arbeitsgruppe des Ausschusses „Simulationspersonen“ der deutschsprachigen Gesellschaft für Medizinische Ausbildung (GMA) durchgeführt. Dabei wurden Perspektiven und Erfahrungen von externe Expert*innen integriert [19]. Die aufgeführten 5 Schritte wurden nacheinander ausgeführt und die Zwischenstände in der interprofessionell und international besetzten Arbeitsgruppe zusammengeführt und über insgesamt 10 Runden konsentiert.
2.1. Kick-off-Workshops
Die Initiative für die Auseinandersetzung mit SP-Rollenskripten ging vom Institut für medizinische und pharmazeutische Prüfungsfragen (IMPP) aus und fokussierte zunächst auf die Voraussetzungen, die ein Rollenskript für ein Staatsexamen erfüllen muss sowie die damit einhergehende notwendige Standardisierung. In diesem Prozess konnte von den umfassenden Erfahrungen der Schweizer Kolleg*innen profitiert werden, die schon viele Jahre SP in der Eidgenössischen Prüfung in der Humanmedizin einsetzen [20]. Ganz bewusst wurden vor dem Einbezug der Literatur in drei ganztägigen Arbeitstreffen mit einem explorativ-induktiven Arbeitsprozess relevante Kategorien, standortübergreifende Standards und Best-Practice-Aspekte für den deutschsprachigen Raum identifiziert und daraus ein Prototyp-Template erarbeitet.
2.2. Literaturrecherche
In einem zweiten Schritt wurde eine systematische Literaturrecherche in den Datenbanken PubMed, CINAHL, PsycINFO und ERIC mit gängigen Suchbegriffen und Synonymen durchgeführt. Einschlusskriterien waren deutsch- und englischsprachige Veröffentlichungen, die sich thematisch mit Human Simulation beschäftigen. Es wurden alle Artikeltypen unabhängig vom Design berücksichtigt, die zwischen dem 01.01.2003 und dem 15.07.2023 publiziert wurden. Weiterhin wurde eine ergänzende Internetrecherche durchgeführt und graue Literatur sowie Handbücher mit thematischem Bezug gesichtet. Die Recherche in den Datenbanken ergab keine relevanten Treffer in Bezug auf konkrete Templates für SP-Rollenskripte. Diese waren ausschließlich in veröffentlichten Empfehlungen relevanter Fachorganisationen [13], [14] und Handbüchern [2], [10] auffindbar. Insgesamt wurden bei der Recherche 19 Artikel und 12 weitere Veröffentlichungen aus dem Bereich der grauen Literatur identifiziert, die für die Gestaltung eines SP-Rollenskript-Templates bedeutsam sind oder als Vorlage genutzt werden können. Diese wurden bei der Überarbeitung des Templates berücksichtigt und in der Arbeitsgruppe diskutiert. Zentrale Quellen finden sich im Literaturverzeichnis und, falls direkt zitiert, im Template selber. Zwei Themenbereiche (Diversität im SP-Pool, Nicht-diagnostische Interventionen) wurden aufgrund der Komplexität in Sub-Arbeitsgruppen für das Template aufbereitet.
2.3. Interprofessionelles Expert*innen-Review
Um das Ziel der professions- und fachbereichsübergreifenden Nutzung zu erreichen, wurde das Template einem interprofessionellen Reviewprozess unterzogen. Jeweils mindestens 2 Vertreter*innen der Ergotherapie, Hebammenwissenschaft, Humanmedizin, Logopädie, Pflegewissenschaft, Pharmazie, Physiotherapie, Psychotherapie, Rettungswesen, Veterinärmedizin und Zahnmedizin, die über Erfahrung mit SP in Lehre und Prüfung verfügten, reichten ein Review ein. Die insgesamt 22 Reviews wurden in das Template eingearbeitet.
2.4. SP-Review
Anschließend haben insgesamt 11 erfahrene SP aus Deutschland und der Schweiz ein Review über das Template erstellt. Die SP waren zwischen 28 und 67 Jahren alt. Der Mittelwert (MD) lag bei 48 Jahren, die Standardabweichung (SD) beträgt 13,5 Jahre. Zentral für die Rückmeldungen war die Handhabbarkeit durch die Zielgruppe und das Einholen erfahrungsbasierter Empfehlungen.
2.5. Peer-Review & Pilotierung
Das Rollenskript-Template auf insgesamt drei internationalen Tagungen (Internationales Skills Lab Symposium 2022 [21], Jahrestagung der Gesellschaft für Medizinische Ausbildung 2023 [22], Jahrestagung der Association for SP Educators 2024 [23]) vorgestellt. An einigen Standorten, darunter im drittmittelgeförderten Projekt eKommMed.nrw [https://www.ekommmednrw.uni-bonn.de/], wurde das Instrument zudem testweise eingesetzt. Ziel war es, Rückmeldungen zur Anwendbarkeit des Templates und zur Usability im Arbeitsalltag zu gewinnen.
Ein Überblick über den Prozess gibt das Flowchart (siehe Abbildung 1 [Abb. 1]). Zur besseren Verständlichkeit sind die Arbeitsschritte in die Kategorien Inputs (inhaltliche Eingaben und Recherchen aus der Arbeitsgruppe), Delphi-Prozess sowie Community-Feedback (externe Rückmeldungen) unterteilt.
Abbildung 1: Flowchart des Erarbeitungsprozesses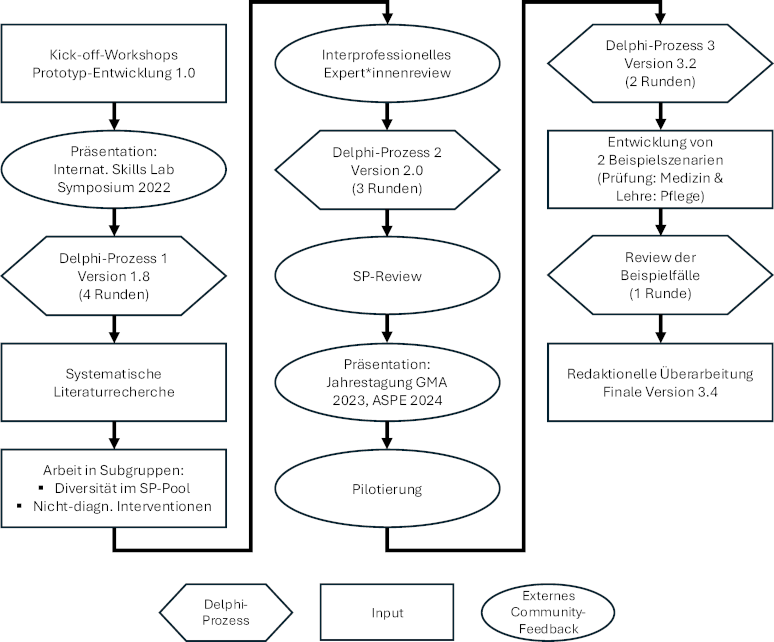
3. Ergebnisse
Beim Zusammenführen der Inputs, dem Community-Feedback und den Rückmeldungen der Delphi-Runden wurden Unterschiede und Schwerpunkte deutlich. Die Empfehlungen der Literatur sind in der Regel aus SP-Programm- bzw. (medizinischer) Institutionsperspektive geschrieben. Sie fokussieren, wie auch von Davies et al. beschrieben [7], auf demografische Daten, die Anamnese, die korrekte Darstellung von Symptomen und auf organisatorische Aspekte [13]. Weitere Schwerpunkte liegen auf der Zusammenführung von Konsultationsanlässen mit dem fiktiven Rollencharakter [2], der Verankerung in Curricula und Prüfungen [9] sowie dem Prozess der Fallerstellung [8], [10].
Im interprofessionellen Expert*innenreview wurden häufig professionsspezifische Fachbegriffe und die eigene Terminologie angemerkt. Viele Gesundheitsberufe betonten physiologische Verläufe und nicht-krankheitsbezogene Konsultations- bzw. Beratungsanlässe. Zudem wurden die Kategorien im Template mit spezifischen Umsetzungen und Beispielen ergänzt, z. B. in Bezug auf Orte, fachbezogenes Equipment, Befundunterlagen, Begleitpersonen oder spezifische Anamnesen. Körperliche Untersuchungen und Testverfahren unterschieden sich je nach Fach- und Simulationstradition, was zu Anpassungen führte. Der Abschnitt „Diversität im SP-Pool“ wurde ebenfalls um Gruppen wie Schwangere und Menschen mit kommunikativen Beeinträchtigungen erweitert.
Beim Review durch die SP standen Verständlichkeit, Einheitlichkeit und Übersicht im Fokus. Wichtig waren auch die Transparenz von Lern-/Prüfzielen und von organisatorischen Abläufen. Schließlich waren Alltagsnähe und eine strukturelle Passung des Templates zum Prozess der Rollenerarbeitung und des Rollentrainings häufig kommentierte Aspekte.
Im Delphi-Prozess selber zeigten sich in der Arbeitsgruppe die verschiedenen Traditionen der Standorte. Elemente wie z. B. komplementäre SP-Lernziele oder die Sprechmotivation wurden dadurch ins Template integriert. Auch Erfahrungen mit bestimmten Themen (z. B. kulturelle Kompetenz, Gendermedizin) oder Fachbereichen (z. B. Psychiatrie) führten zu Anpassungen im SP-Template.
Das Ergebnis des Prozesses ist ein deutsch- und englischsprachiges Rollenskript-Template für SP, das für Lehre und Prüfungen genutzt werden kann. Das vollständige Template befindet sich inklusive zweier beispielhafter Umsetzungen (Prüfung: Humanmedizin; Lehre: Pflege) im Anhang dieses Artikels (siehe Anhang 1 [Anh. 1], Anhang 2 [Anh. 2] und Anhang 3 [Anh. 3]).
Das Template besteht aus insgesamt 13 Kategorien und ist modular aufgebaut, so dass es handhabbar bleibt und an die Komplexität der Simulationen angepasst werden kann.
Das Template ist konsequent interprofessionell in Struktur und Terminologie und kann in den Fachbereichen Ergotherapie, Hebammenwissenschaft, Humanmedizin, Logopädie, Pflegewissenschaft, Pharmazie, Physiotherapie, Psychotherapie, Rettungswesen, Veterinärmedizin und Zahnmedizin genutzt werden. Darüber hinaus ist eine Verwendung in der Ausbildung, im Studium und in der Weiterbildung möglich. Auch eine Nutzung über gesundheitliche Kontexte hinaus (wie z. B. Soziale Arbeit, Lehramt) ist prinzipiell möglich, war bei der Erstellung aber nicht im Fokus. Folgende Kategorien sind im Rollenskript-Template enthalten (siehe Abbildung 2 [Abb. 2]).
Abbildung 2: Kategorien des SP-Rollenskript-Templates
4. Diskussion
Ziel der Forschungsarbeit war es, über einen mehrstufigen, an die Delphi-Methode angelehnten Erarbeitungs- und Konsensprozess ein wissenschaftlich fundiertes, interprofessionelles SP-Template zu entwickeln. Dafür konnten erfahrene Expert*innen verschiedener Professionen und Disziplinen sowie SP mit einem diversen Alters- und Erfahrungshintergrund als SP gewonnen werden. Das dargestellte Template stellt unter Berücksichtigung der Literatur den aktuellen Konsens der Arbeitsgruppe und der einbezogenen Reviewer*innen dar. Es stellt im Sinne der Open Educational Ressources (OER) ein Angebot für SP-Programme dar und ermöglicht den Austausch von Fallszenarien über Professionen und Institutionen hinweg, was auch den Forderungen nach interprofessionellen Lehr- und Prüfungsformaten entgegenkommt. Zudem ermöglicht das Template bei verbreiteter Nutzung eine vereinfachte Datensammlung für Forschungsprojekte.
Das Template hatte Vollständigkeit zum Ziel, enthält aber möglicherweise nicht alle Elemente, um jeden denkbaren Einsatz von SP abzudecken. Gleichzeitig müssen nicht immer alle Aspekte der umfangreichen Vorlage berücksichtigt werden. Daher ist das Template nach CC BY 4.0 [https://creativecommons.org/licenses/by/4.0/deed.de] lizensiert und soll kontinuierlich weiterentwickelt werden. Es kann mit Angabe der Quelle für die eigene Nutzung ganz oder in Teilen übernommen, weiterentwickelt, verändert und weiterverbreitet werden.
Im Rahmen der Erarbeitung konnten nicht immer einstimmige Konsensus getroffen werden. An einigen Stellen widersprachen sich Rückmeldungen beim interprofessionellen Expert*innenreview oder in den Delphi-Runden. Daher wurden durch die Autor*innengruppe einige Entscheidungen getroffen. Dazu zählen im Besonderen:
4.1. Transparenz der Lernziele
Die Autor*innen vertreten die Ansicht, dass eine Transparenz der Lern-/Prüfziele für die SP hilfreich ist, die eigene Rolle in der Simulation zu verstehen und in der Darstellung zu berücksichtigen [24]. Auch Darstellungsfehler und -unterschiede durch mehrfache Wiederholungen [25] können so besser vermieden werden. Zudem ist die Transparenz von Seiten der SP erwünscht.
4.2. Komplementäres SP-Verhalten
Aufbauend auf den Lernzielen der Lernenden werden komplementär ausgerichtete Lernziele für SP formuliert [26], damit die häufig heterogen ausgerichteten SP-Trainings standardisierter und passgenauer für die Simulationen ausgestaltet werden können.
4.3. Repräsentation von Diversitätsmerkmalen
Die Berücksichtigung von Diversitätsmerkmalen in SP-Fällen wird auf Basis bestehender Literatur [27], [28] explizit befürwortet. Daher wurden im Template verschiedene Kategorien samt Beispielen eingeführt, die eine Integration von Diversitätsmerkmalen fördern. Aufgrund der anhaltenden politischen und wissenschaftlichen Diskussion von Diversitätsmerkmalen sind die Kategorien im Template ein unverbindlicher Vorschlag und können sich im Verlauf der Nutzung und gemäß neuen gesellschaftlichen Entwicklungen ändern.
4.4. Klassifizierung von Persönlichkeitsmerkmalen
Die Ausgestaltung von Charaktereigenschaften der Rollen wird in der Praxis sehr unterschiedlich gehandhabt. Um hier eine Vergleichbarkeit herzustellen, wird im Template auf die bekannte OCEAN-Systematik [29], [30], [31] zurückgegriffen und deren Nutzung empfohlen.
4.5. Spezielle Gruppen von SP
Es gibt viele Publikationen zum Umgang mit speziellen Gruppen von SP, z. B. alte Menschen, Kinder und Jugendliche oder Personen mit geistigen Einschränkungen [32], [33], [34], [35]. Im Template wurden dazu Aspekte berücksichtigt, die schriftlich in ein Rollenskript gehören. Organisatorische oder trainingsbezogene Aspekte wurden nicht aufgenommen.
4.6. Schutzmaßnahmen für SP
Schutzmaßnahmen für SP werden seit langem empfohlen und als zentral für eine gute Zusammenarbeit angesehen [5], jedoch sehr heterogen und häufig unzureichend umgesetzt [6]. Daher werden Schutzmaßnahmen zentral im Template erwähnt und auf die Verwendung hingewiesen.
4.7. Innerer Monolog als Schauspieltechnik
Es gibt unterschiedliche Schauspieltechniken, die bei SP und den Rollentrainings Anwendung finden [36]. Gleichzeitig setzen sie gewisse Kompetenzen bei SP und/oder SP-Trainer*innen voraus. Der innere Monolog als niedrigschwellige und textbasierte Technik wurde prominent ins Template integriert, da diese leicht gelernt und auch von Laien genutzt werden kann.
5. Schlussfolgerungen
Der Erstellungsprozess zeigt, dass die Heterogenität der SP-Programme in Bezug auf Struktur und Ablauf in den verschiedenen Gesundheitsberufen Einfluss auf die Struktur und den Inhalt der Rollenskripte hat und bestätigt damit die Ergebnisse des Scoping Reviews von Davies et al. [7].
Gleichzeitig wurde ersichtlich, dass ein evidenzbasiertes Template für SP-Rollenskripte, das verschiedene Professionen im Gesundheitswesen und diverse Stufen der Aus-, Fort- und Weiterbildung adressiert, erstellbar ist und genutzt werden kann. Die Konsequenz der breiten Nutzungsmöglichkeit besteht allerdings in dem großen Umfang, dem über die Modularisierung entgegengewirkt werden konnte.
Die Stärken des Templates bestehen darin, dass es einschlägige Publikationen berücksichtigt und auf den Erfahrungen verschiedener Professionen und SP basiert, die in einem wissenschaftlichen Prozess zusammengeführt wurden. Ebenfalls ist die konsequent interprofessionelle Ausrichtung ein auch internationales Novum. Das Template eröffnet damit Möglichkeiten, unterschiedliche Professionen und Institutionen auf eine gemeinsame methodische Basis zu stellen und Kooperationen zwischen gesundheitsbezogenen Bildungsangeboten zu erleichtern. Der Umstand, dass das Template auch in deutscher Sprache erhältlich ist, wird die Akzeptanz in der deutschsprachigen DACH-Region fördern. Das Rollenskript-Template ermöglicht zudem eine Qualitätssicherung und eine weitere Professionalisierung für die Arbeit mit SP. Es kann dabei helfen, konkrete Qualitätsanforderungen für die Arbeit von SP-Trainer*innen und SP zu formulieren und künftige Fort- und Weiterbildungsangebote zu SP-Einsätzen zu konzipieren.
Zu nennende Schwächen sind der große Umfang, der eingangs abschreckend wirken kann, sowie einige Redundanzen, die trotz mehrfacher Überarbeitungen nicht gänzlich beseitigt werden konnten. Einige sich widersprechende Reviews zeigten, dass nicht immer ein Konsens herzustellen war. Auch sind einige aktuelle Themen wie z. B. digitale SP-Einsätze oder Hinweise im Sinne einer rassismusfreien Gesundheitsversorgung noch nicht ausreichend implementiert und erfordern künftige Überarbeitungen. Zuletzt fehlt zum aktuellen Zeitpunkt, trotz Pilotierung, eine Erprobung und Evaluation in der Breite.
Angelehnt an das zuletzt genannte Problem ist der nächste Schritt daher eine möglichst weite Verbreitung in Deutschland, Österreich und der Schweiz sowie eine Evaluation der Usability. Anschließend soll das Template in eine digitale und ggf. datenbankgestützte Version überführt und in der deutschsprachigen community of practice kontinuierlich weiterentwickelt werden.
Danksagung
Für die Mitwirkung in der Arbeitsgruppe des Ausschusses „Simulationspersonen“ (ASP) der deutschsprachigen Gesellschaft für Medizinische Ausbildung (GMA) bedanken wir uns herzlich bei Susanne Borgmann (Göttingen), Julia Freytag (Berlin), Regina Gramer (Tübingen), Daniela Mauer (Bonn), Florian Neubauer (Bern) und Stefanie Otten-Marré (Düsseldorf). Bedanken möchten wir uns weiterhin bei den Expert*innen, die das Template einem Review unterzogen: Ergotherapie: Annette Schüller (Bochum), Tina Stibane (Marburg); Hebammenwissenschaft: Nicola Bauer (Köln), Barbara Beck (Bochum), Ruth Berghoff (Bochum); Humanmedizin: Robert Kleinert (Bielefeld), Barbara Woestmann (Bochum); Logopädie: Juliane Leineweber (Göttingen), Corinna Fohler (Düsseldorf); Pflegewissenschaft: Meike Schwermann (Münster), Claudia Schlegel (Bern); Pharmazie: Christoph Ritter (Greifswald), Sandra Wüst (Bern); Physiotherapie: Tim Herzig (Bielefeld), Marietta Handgraaf (Bochum); Psychologie/Psychotherapie: Margarete Boos (Göttingen), Miriam Kunz (Augsburg), Carolyn Nelles (Brandenburg); Rettungswesen: Kevin Stiller (Mannheim), Michael Langner (Wuppertal); Veterinärmedizin: Simone Forterre (Bern), Christin Kleinsorgen (Hannover); Zahnmedizin: Stefan Rüttermann (Frankfurt), Sabine Senhenn-Kirchner (Göttingen). Abschließend gilt unser Dank den reviewenden SP: Anja Krüger (Essen), Marcel Schäfer (Bochum), Reinhard Philipp (Mannheim), Bernd Wasser (Göttingen), Angelika Albrecht-Schaffer (Augsburg), Thomas Wißmann (Bonn), Finn Nachfolger (Bern), Rosanna Steyer (Berlin), Charlotte Welling (Düsseldorf), Lena Heikenfeld (Marburg), Christian Cujovic (Köln).
ORCIDs der Autor*innen
- Tim Peters: [0009-0008-4165-5608]
- Daniel Bauer: [0000-0002-3337-3327]
- Linn Hempel: [0009-0009-5421-2029]
- Miriam Reicherts: [0009-0005-8867-6084]
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Brem BG, Hoelzer H, Blatt B, Ruba E, Miller JL, Smith CM. Advancing professionalization in human simulation: perspectives of SP educators from around the world on the Association of SP Educators Standards of Best Practice. Int J Healthc Sim. 2023:1-11. DOI: 10.54531/lwzg2521[2] Murano SA, Rockenbauch K. Erarbeitung von glaubhaften Simulationen mithilfe von Rollenskripten für SPs. In: Peters T, Thrien C, editors. Simulationspatienten Handbuch für die Aus- und Weiterbildung in medizinischen und Gesundheitsberufen. Bern: Hogrefe; 2018. p.33-46.
[3] Adamo G. Simulated and standardized patients in OSCEs: achievements and challenges 1992-2003. Med Teach. 2003;25(3):262-270. DOI: 10.1080/0142159031000100300
[4] Nestel DF, Rethans JJ, Gliva-McConvey G. Communities of practice and simulated patient methodology. In: Nestel D, Bearman M, editors. Simulated Patient Methodology: Theory, Evidence and Practice. 1st ed. Oxford UK: John Wiley & Sons; 2015. p.23-30. DOI: 10.1002/9781118760673.ch4
[5] Lewis KL, Bohnert CA, Gammon WL, Hölzer H, Lyman L, Smith C, Thompson TM, Wallace A, Gliva-McConvey G. The Association of Standardized Patient Educators (ASPE) Standards of Best Practice (SOBP). Adv Simul (Lond). 2017;2(1):10. DOI: 10.1186/s41077-017-0043-4
[6] Sommer M, Fritz AH, Thrien C, Kursch A, Peters T. Simulated patients in medical education – a survey on the current status in Germany, Austria and Switzerland. GMS J Med Educ. 2019;36(3):Doc27. DOI: 10.3205/zma001235
[7] Davies EL, Pelentsov LJ, Montagu A, Gordon AL, Hooper KJ, Esterman AJ. “Who Am I and Why Am I Here?” A Scoping Review Exploring the Templates and Protocols That Direct Actors in Their Roles as Simulated (Standardized) Patients. Simul Healthc. 2021;16(3):190-198. DOI: 10.1097/sih.0000000000000470
[8] King AM, Perkowski‐Rogers LC, Pohl HS. Planning standardized patient programs: Case development, patient training, and costs. Teach Learn Med. 1994;6(1):6 14. DOI: 10.1080/10401339409539636
[9] Olive KE, Elnicki DM, Kelley MJ. A practical approach to developing cases for standardized patients. Adv Health Sci Educ Theory Pract. 1997;2(1):49-60. DOI: 10.1023/A:1009704030279
[10] Nestel D, Fleishman C, Bearman M. Preparation: Developing scenarios and training for role portrayal. In: Nestel D, Bearman M, editors. Simulated patient methodology: Theory, evidence and practice. Chichester: John Wiley & Sons; 2014. p.63-70. DOI: 10.1002/9781118760673.ch9
[11] Papanagnou D, Klein MR, Zhang XC, Cameron KA, Doty A, McCarthy DM, Rising KL, Salzmann DH. Developing standardized patient-based cases for communication training: lessons learned from training residents to communicate diagnostic uncertainty. Adv Simul (Lond). 2021 Dec;6(1):26. DOI: 10.1186/s41077-021-00176-y
[12] INACSL Standards Committee. Healthcare Simulation Standards of Best Practice™: Professional Development. Clin Simul Nurs. 2021;58:5-8. DOI: 10.1016/j.ecns.2021.08.007
[13] ASPE - The Global Network for Human Simulation Education. ASPE’s Case Development Template. 2022. Zugänglich unter/available from: https://www.aspeducators.org/aspe-case-development-template
[14] National League for Nursing. SIRC Tools and Tips. 2023. Zugänglich unter/available from: https://www.nln.org/education/education/sirc/sirc/sirc-resources/sirc-tools-and-tips
[15] Smith CM, Harlim J, Nestel D. ‘Where can I learn to be an SP educator?’ Feasibility of online resources to support professional development. Int J Healthc Sim. 2022:S15-S-17. DOI: 10.54531/UXZI7422
[16] Brem B, Schnabel K, Hitzblech T, Strohmer R, Peters T, Stierlin J, Bauer D. Certificate of Advanced Studies in Human Simulation: Die Entwicklung eines zertifizierten Studiengangs für SP- Expertinnen und Experten im deutschsprachigen Raum. In: 18. Internationales SkillsLab Symposium 2024. Krems, Österreich, 21.-23.03.2024. Düsseldorf: German Medical Science GMS Publishing House; 2024. DocV7.2. DOI: 10.3205/24isls27
[17] Strohmer R, Liebke L, Linder T, Kaden JJ. Qualifizierung für ein neues Berufsbild: Training für Simulationspersonen-Trainerinnen und Trainer. Pro Care. 2023;9:44-47. DOI: 10.1007/s00735-023-1767-0
[18] Custer RL, Scarcella JA, Stewart BR. The Modified Delphi Technique - A Rotational Modification. J Career Tech Educ. 1999;15(2). DOI: 10.21061/jcte.v15i2.702
[19] Bogner A, Littig B, Menz W, editors. Das Experteninterview: Theorie, Methode, Anwendung. 2. Auflage. Wiesbaden: VS Verlag für Sozialwissenschaften; 2005.
[20] Guttormsen S, Beyeler C, Bonvin R, Feller S, Schirlo C, Schnabel K, Schurter T, Berendonk C. The new licencing examination for human medicine: from concept to implementation. Swiss Med Wkly. 2013;143:w13897. DOI: 10.4414/smw.2013.13897
[21] Peters T, Borgmann S, Hempel L, Thrien C, Zimmermann A. SP-Rollenschemata – Ein Konsensentwurf für die standortübergreifende Standardisierung von Rollenskripten. In: 16. Internationales SkillsLab Symposium 2022. sine loco [digital], 17.-19.03.2022. Düsseldorf: German Medical Science GMS Publishing House; 2023. DocV1.3. DOI: 10.3205/22isls23
[22] Peters T, Bauer D, Fritz AH, Hahn S, Pippel E, Reck L, Schönbauer A, Strohmer R, Thrien R, Weber M, Weiß M, Zimmermann A. Standardisiertes Rollenskript für den Einsatz von Simulationspersonen – ein Design Template. In: Jahrestagung der Gesellschaft für Medizinische Ausbildung (GMA). Osnabrück, 14.-16.09.2023. Düsseldorf: German Medical Science GMS Publishing House; 2023. DocV-05-06. DOI: 10.3205/23gma029
[23] Peters T, Bauer D, Hahn S, Hempel L, Fritz AH, Pippel E, Reck L, Schönbauer A, Strohmer R, Thrien C, Weber M, Weiß M, Zimmermann A. A modular interprofessional template for SP role scripts - Results of a multi-stage consensus process in German-speaking countries (Unveröffentlicht). In: 2024 ASPE Annual Conference; 2024 Jun 23-26; Vancouver, Canada.
[24] Heim S, Gisler P, Heberle W, Lichtensteiger S, Matt Robert S, Metzenthin P, Watzek D. Schauspielkunst - oder die Fähigkeit, etwas als „echt“ erscheinen zu lassen. In: Peters T, Thrien C, editors. Simulationspatienten - Handbuch für die Aus- und Weiterbildung in medizinischen und Gesundheitsberufen. Bern: Hogrefe; 2018. p.101-112.
[25] Kliche O. Simulationspatienten in der medizinischen Ausbildung: Gesprächsanalytische Untersuchung der Schauspielerleistung am Beispiel von Verstehensäußerungen. Mannheim: Verlag für Gesprächsführung Dr. Martin Hartung; 2015. URN: urn:nbn:de:101:1-2017120631736
[26] Peters T, Thrien C. Spezifische Lernziele für Simulationspersonen als Trainings- und Standardisierungsinstrument? Eine fokussierte Auseinandersetzung mit Lernzielkatalogen und deren methodischen Konsequenzen. In: Jahrestagung der Gesellschaft für Medizinische Ausbildung (GMA). Osnabrück, 14.-16.09.2023. Düsseldorf: German Medical Science GMS Publishing House; 2023. DocV-05-05. DOI: 10.3205/23gma028
[27] Vora S, Dahlen B, Adler M, Kessler DO, Jones VF, Kimble S, Calhoun A. Recommendations and Guidelines for the Use of Simulation to Address Structural Racism and Implicit Bias. Simul Healthc. 2021;16(4):275-284. DOI: 10.1097/SIH.0000000000000591
[28] Picketts L, Warren MD, Bohnert C. Diversity and inclusion in simulation: addressing ethical and psychological safety concerns when working with simulated participants. BMJ Simul Technol Enhanc Learn. 2021;7(6):590-599. DOI: 10.1136/bmjstel-2020-000853
[29] Ziegler M, Horstmann KT, Ziegler J. Personality in situations: Going beyond the OCEAN and introducing the Situation Five. Psychol Assess. 2019;31(4):567-580. DOI: 10.1037/pas0000654
[30] Stemmler G, Hagemann D, Amelang M, Spinath FM. Differentielle Psychologie und Persönlichkeitsforschung. 8. Auflage. Stuttgart: Kohlhammer; 2016. DOI: 10.17433/978-3-17-025722-1
[31] Gerlitz JY, Schupp J. Research Notes zur Erhebung der Big-Five-basierten Persönlichkeitsmerkmale im SOEP. Berlin: Deutsches Institut für Wirtschaftsforschung; 2005.
[32] Thomas B, Courtenay K, Hassiotis A, Strydom A, Rantell K. Standardised patients with intellectual disabilities in training tomorrow’s doctors. Psychiatr Bull. 2014;38(3):132-136. DOI: 10.1192/pb.bp.113.043547
[33] Gamble A, Nestel D, Bearman M. Children and young people as simulated patients: recommendations for safe engagement. Int J Healthc Sim. 2022;1(4):1-9. DOI: 10.54531/erqf8206
[34] Smith CM, Sokoloff LG, Alsaba N. Collaborative framework for working with older simulated participants (SP). BMJ Simul Technol Enhanc Learn. 2021;7(2):112-115. DOI: 10.1136/bmjstel-2020-000613
[35] Gamble A, Bearman M, Nestel D. A systematic review: Children & Adolescents as simulated patients in health professional education. Adv Simul (Lond). 2016;1(1):1. DOI: 10.1186/s41077-015-0003-9
[36] Lauber H. Ausbildung von SPs für die medizinische Lehre. In: Peters T, Thrien C, editors. Simulationspatienten Handbuch für die Aus- und Weiterbildung in medizinischen und Gesundheitsberufen. Bern: Hogrefe; 2018. p.47-62.




